Способы увеличения выработки гм
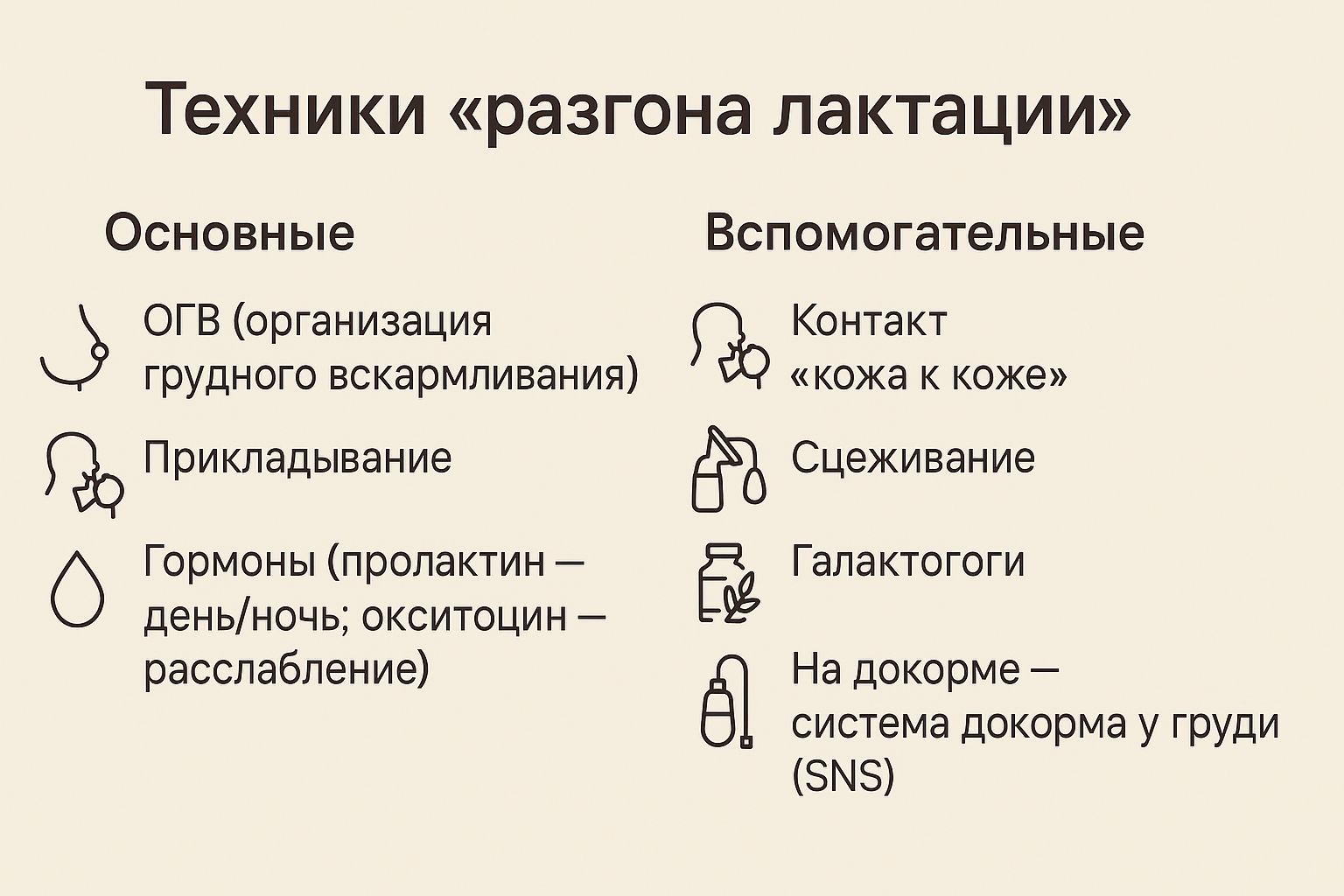
Теники «разгона латации»
Основные:
Основные:
- ОГВ (организация грудного вскармливания)
- Прикладывание
- Гормоны (пролактин день/ночь, окситоцин расслебление)
- Контакт «кожа к коже»
- Сцеживание
- Галактогоги
- На докорме - система докорма у груди"
ОГВ
Контакт «кожа к коже»
- Окситоцин ↑ → лёгкая отдача молока. Тёплый контакт, запах и движения малыша повышают окситоцин у мамы: расслабление, более быстрый «прилив», меньше стресс-гормонов → молоко легче выходит. Это улучшает прикладывание и устойчивость ГВ с первых часов.
- Поведенческие рефлексы ребёнка. В КкК новорождённый активнее проявляет поисковое поведение, реже плачет, лучше держит температуру и глюкозу — все эти факторы упрощают старт кормления и уменьшают необходимость докорма.
- У матерей недоношенных: чем дольше КкК, тем больше объём сцеженного молока и тем выше объём материнского молока, который ребёнок получает. Положительная корреляция показана в проспективных данных
- Если сцеживаться во время КкК, получают больше молока, чем без него (данные из стационара)
- Систематические обзоры (Cochrane) и политики ABM: ранний/непрерывный КкК повышает частоту прикладываний, исключительность и длительность ГВ
- Дома/NICU: цель — суммарно ≥60–90 мин/день, лучше блоками по 60 мин и более; у недоношенных — как можно больше часов (в ряде программ КМС — максимально длительно). Перед сцеживанием или во время него — особенно эффективно.
- Мини-протокол: раз в день 60 мин КкК + сцеживание/кормление в конце; при дефиците молока — 2–3 сеанса в день по 30–60 мин.
Теника сжатия груди по Ньюмену
Видео
Можно использовать как при кормлении, так и при сцеживании
Можно использовать как при кормлении, так и при сцеживании
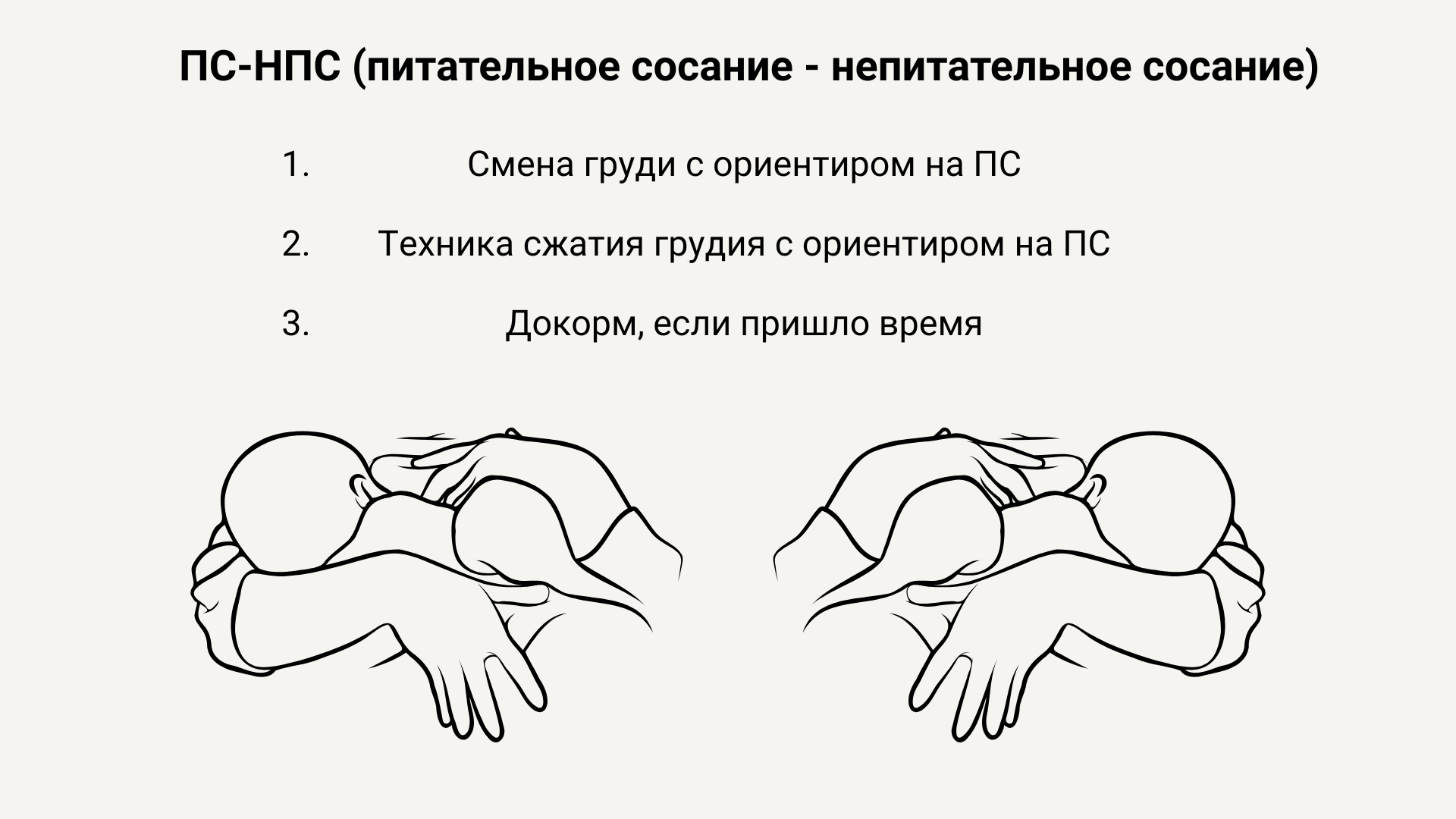
ПС-НПС
Питательное сосание (ПС)
Непитательное сосание (НПС)
Сосание для комфорта/саморегуляции, перенос молока минимальный.
Одно кормление кормление может выглядеть так:
- Сосание с реальным добыванием молока.
- Ритм: «сосание-глотание-дыхание» (часто 1:1 или 2:1).
- Признаки: глубокие захваты, широкие челюстные движения, слышны/видны глотки (их не всегда можно кслышать, иногда можно ориентироваться на движение челюсти , малыш проглатывает воздух редко, темп умеренный.
Непитательное сосание (НПС)
Сосание для комфорта/саморегуляции, перенос молока минимальный.
- Ритм: быстрые мелкие «трепещущие» движения без регулярных глотков.
- Признаки: неглубокий захват возможен, темп быстрый или прерывистый, глотки редкие/отсутствуют.
- Полезно для успокоения, боли, развития орофациальных навыков (особенно у недоношенных), но само по себе объём молока не добавляет.
Одно кормление кормление может выглядеть так:
- Приложить ребенка к груди. Когда ребенок перестал ее активно сосать, приложить ко второй груди.
- Когда ребенок и вторую уже не активно сосёт, снова приложить к первой груди. И так перекладывать с одной на другую грудь, пока ребенок готов активно сосать.
- Когда ребенок уже не сосет активно ни первую грудь, не вторую грудь, на этом кормление можно закончить. / 3. Когда ребенок уже не сосет активно ни первую грудь, не вторую грудь, использовать технику сжатия груди по такому же алгоритму (смена груди, ориентируясь на активное сосание, пока не перестанет брать).
- Если уже и со сжатием ребенок не сосет активно, на этом можно кормление закончить.
- Если пришло время докорма, дать докорм.
Ленивый сосун - ребенок в цикле глубокого сна или с нарушением сосания
- Техника сжатия груди сразу с начала прикладывания
- Меньше смен груди, ориентируясь на активность ребенка
- Не доводить до НПС - давать докорм раньше (возможно потребуется практика, чтобы вычислить тот момент когда он готов не спать и доесть порцию докорма полностью).
- Как разбудить? Стимуляция носогубного треугольника, стимуляция конечностей, раздеть, растирание спины, "шатание" с боку на бок.
- Как вариант - система докорма у груди с самого начала кормления. Если засыпает и на ней - использовать самый большой диаметр капилляра, нажимать на контейнер, чтоб увеличить поток докорма и вызвать сосательный рефлекс.
Сцеживание
Подготовка
- Утро в пролактиновый пик
- Сцеживание обеих грудей одновременно более эффективно или →
- → Одной кормлю, вторую сцеживаю
- Между кормлениями - пролактиновая пауза 45 мин
- Ручное сцеживание часто эффективнее
- Электрические молокоотсос чаще эффективнее
- Подготовка к сцеживанию
-- поза: наклониться вперед
-- молокоотсос: капля масла / ланолина по краю соска, диаметр соска в покое + 1–3 мм ≈ размер воронки (сосок должен двигаться свободно, ареола — минимально)
-- сжатие: техника сжатия груди во время сцеживания увеличивает количество сцеженного
Режим и ритм
Режим:
-- "ленивый сосун"
-- частичный отказ от груди
-- болезнь, короткие кормления
-- не надо сцеживать, если кормления кластерные (рассказать, что такое кластерные кормления, например при небольшой ёмкости груди матери)
-- доцеживание после кормления обе груди по 10 минут каждая
Ритм:
Для молокоотсоса на 1 грудь или при ручном сцеживании
Для молокоотсоса на 2 груди
20м - 10п - 10м - 10п - 10м - 10п - 10м (в иссл еще 10п - 10м)
Поток ослаб — возврат к стимуляции 30–60 сек, поймать второй прилив. Если второго прилива нет - обычный режим сцеживания до конца указанного времени подхода.
- Не раньше, чем через 1-1,5 ч после начала кормления грудью (пролактиновый пик через 45 мин после начала кормления)
- В идеале из-за частоты кормлений не должно быть времени для сцеживания + при выбори "сцедиться или поспать" выбрать "поспать"
- Сцеживания после кормления только если длительность и эффективность сосания недостаточная:
-- "ленивый сосун"
-- частичный отказ от груди
-- болезнь, короткие кормления
-- не надо сцеживать, если кормления кластерные (рассказать, что такое кластерные кормления, например при небольшой ёмкости груди матери)
-- доцеживание после кормления обе груди по 10 минут каждая
Ритм:
Для молокоотсоса на 1 грудь или при ручном сцеживании
- 20-20
- 10-10, 5-5, 3-3, 2-2
- 10м10м - 5п - 10м10м - 5п - 10м10м
Для молокоотсоса на 2 груди
- 20
- 10м - 5п - 5м - 3п - 3м - 2п - 3м
20м - 10п - 10м - 10п - 10м - 10п - 10м (в иссл еще 10п - 10м)
Поток ослаб — возврат к стимуляции 30–60 сек, поймать второй прилив. Если второго прилива нет - обычный режим сцеживания до конца указанного времени подхода.


Дополнительно
- Предупредить о том, что первые два дня будут кризисные - молока как будто будет меньше из-за сцеживания. Надо время, чтобы тело отреагировало.
- Замена смеси на сцеженное постепенным замещением при увеличении количества сцеживаемого.
- Если раньше сцеживалась и до консультации, у нее может начать меньше сцеживаться из-за работы с прикладыванием – это хороший признак, как и недоедание докорма.
Как снимать сцеживания:
- Нельзя все убрать резко, ориентироваться на прибавки и увеличение частоты прикладываний
- Убираем по одному сцеживанию раз в 2 дня, смотрим на прибавку за неделю
Галактогоги
Без основных методов не работают. Доказательных данных недостаточно.
Консультантка ничего не назначает. Консультантка может подсказать, по поводу какого препарата мама может получить консультацию у ее доктора
Консультантка ничего не назначает. Консультантка может подсказать, по поводу какого препарата мама может получить консультацию у ее доктора

Доказанная эффективность:
Домперидон Domperidone
Metoclopramide
Фенугрек (пажитник) Fenugreek
Силимарин Sylimarin
Моринга Moringa
Шатававри ??
Народные травы:
Фенхель Fennel
Имбирь Ginger
Козлятник Galega
Домперидон Domperidone
Metoclopramide
Фенугрек (пажитник) Fenugreek
Силимарин Sylimarin
Моринга Moringa
Шатававри ??
Народные травы:
Фенхель Fennel
Имбирь Ginger
Козлятник Galega
- Антагонисты D2 (блокаторы дофамина) ↑ пролактин → могут усиливать лактацию:
Домперидон, метоклопрамид повышают пролактин и применялись как галактогоги, но качественных доказательств эффективности мало; у домперидона есть предупреждения FDA о кардиориске (удлинение QT, torsades). Используются только после коррекции техники и частоты кормления/сцеживания и с оценкой риска.
https://abm.memberclicks.net/assets/DOCUMENTS/PROTOCOLS/9-galactogogues-protocol-english.pdf
Антипсихотики с D2-блокадой (напр., рисперидон/палиперидон) часто вызывают гиперпролактинемию и галакторею — иллюстрация того же механизма.
https://www.ncbi.nlm.nih.gov/books/NBK537331/
Как перейти со смешанного вскармливание на ИГВ
Понедельный алгоритм перехода на ИГВ
Неделя 1
- Взвешивание - точка отсчета
- Считаем прибавки - нужно ли сразу убрать излишки докорма
- Перейти на АМД / Размеренное кормление из бутылки
- Исправить ошибки прикадывания, ОГВ, гормоны
- Исправить ошибки в организации докорма: давала из-за тревожности, по поведению ребенка, по контрольным звешиваниям
- Определить и зафиксировать суточный объем докорма
- Особенности ОГВ при работе с "мало молока": ПС-НПС, грудь перед докормом
- Если есть, когда сцеживаться - заменять докорм на сцеженное молоко, потом уходить от сцеживаний
- Не начинать убирать докорм, пока не отработали все пункты выше, иначе получим только низкую прибавку за неделю: сначала делаем больше молока, потом снимаем докорм
- Не снимать докорм резко, полностью или большими порциями
Неделя 2
- Взвешивание - результат работы первой недели. Сверяем прогнозируемый график.
- Как понять, что можно начинать снимать докорм:
Смотрим по возрасту и минимальным значениям прибавок (см пример графиков) для 2 мес, для 4 мес.
Если прибавка минимальная - еще неделю чиним "мало молока", докорм не снимаем, возможно добавляем техники / галактогоги пр.
Прибавка средняя или выше - начинаем снимать докорм
- Убрать по 10 мл с каждого кормления или 1 докорм (на пример утром).
- Через 2 дня на третий - ТМП
ТМП:
- Ожидаемо: ~8–12 мочеиспусканий/24 ч.
- Допустимо:6–15/сут, если моча светлая, ребёнок бодрый и прибавляет по графику.
- Тривога: устойчиво <6/сут (без «очень больших» порций), тёмная концентрированная моча
- В первую неделю определяем информативность ТМП и можем ли мы им пользоваться в дальнейшем, заодно проверям маму на ОГВ, не давала ли она допаивание
- Ждем результат на взвешивании в конце недели
Неделя 3
- Взвешивание - прибавка по графику, определяем можно ли снимать докорм дальше
- Если прибавка низкая - проверяем, где мама расслабилась / что упустила / что забыла, добавляем техники, галактогоги, сцеживания (если есть куда)
- Если прибавка достаточная - убрать по 10 мл с каждого кормления или 1 докорм.
- Через 2 дня на третий - ТМП
- итд до полного снятия докорма
Неделя Х
- После того, как докорм убрали - постепенно снимать техники, которые вводили: галактогоги, сцеживание, техника сжатия груди, ПС-НПС
- Не возвращать назад ошибки ОГВ, которые привели к "мало молока"
Как уйти от системы докорма у груди
- Используем капилляр меньшего диаметра, если катетер - его можно сварить и он сузится, как кроксы
- учим ребёнка цикличности потока - перекрываем капилляр на несколько секунд и с каждым разом на большее количество секунд/минут по ходу его привыкания
- завязываем узелок на капилляре и также периодически перекрываем, с каждым разом узелок делаем плотнее
- используем ползунок с капельницы для перекрытия потока
- прикладываем сначала без SNS к подготовленной груди с молоком "у выхода", потом только добавляем снс + перекрытие потока в процессе



Как перейти со смешанного вскармливание на ЗГМ
Ежедневный алгоритм перехода на ИВ

Вычисляем суточную потребность ребенка в питании, делим на 8, получаем ориентировочный размер 1 порции. Не пытаться докормить полную порцию любой ценой. Не выходить за суточный объём!
Алгоритм по дням:
День 1-2 - Заменить 1 дневное кормление смесью (обычно второе утреннее или дневное — когда ребёнок бодрый). Остальные кормления - грудь
День 3-4 - Заменить 2 дневных кормлений смесью (добавить ещё одно дневное). Остальные кормления - грудь. Если грудь наливается — подцедить «до облегчения», не «на опустошение».
День 5-6 - Заменить 3–4 кормления смесью (оставить грудь вокруг ночного сна — так проще эмоционально и для сна).
День 7–10 - Постепенно заменить оставшиеся кормления. Ночные можно убирать последними: сначала укоротить, потом заменить на смесь, затем на сонные ритуалы (по возрасту).
Цель: плавное снижение стимуляции ⇒ меньше риска лактостаза/мастита и спокойная адаптация малыша.
Алгоритм по дням:
День 1-2 - Заменить 1 дневное кормление смесью (обычно второе утреннее или дневное — когда ребёнок бодрый). Остальные кормления - грудь
День 3-4 - Заменить 2 дневных кормлений смесью (добавить ещё одно дневное). Остальные кормления - грудь. Если грудь наливается — подцедить «до облегчения», не «на опустошение».
День 5-6 - Заменить 3–4 кормления смесью (оставить грудь вокруг ночного сна — так проще эмоционально и для сна).
День 7–10 - Постепенно заменить оставшиеся кормления. Ночные можно убирать последними: сначала укоротить, потом заменить на смесь, затем на сонные ритуалы (по возрасту).
Цель: плавное снижение стимуляции ⇒ меньше риска лактостаза/мастита и спокойная адаптация малыша.
Смеси
Как выбрать смесь
Виды смесей
- Обычная смесь
- Гипоаллергенная смесь с гидролизованным белком
- Неалергенная аминокислотная смесь - при более тяжелых случаях аллергии
- Низколактозная/безлактозная з временно для детей с лн
- Смесь для недоношенных - больше калорий на единицу объема, выше уровень белка, минералов, электролитов в т.ч. натрий, калий, кальций, фосфор
- Соевая смесь - для детей с галактоземией, вегетарианцев
- Антирефлюксные смеси - камедь рожкового дерева, рисовый крахмал
- Антиколиковая смеси - ложь
Белок: лучше сывороточно-преобладающая (ближе к грудному молоку).
Форма: порошок (при строгом соблюдении гигиены) или готовая к употреблению (RTF) — предпочтительнее для новорождённых до 2 мес/иммунокомпрометированных из-за риска Cronobacter.
Что не обязательно: DHA/ARA, пребиотики/пробиотики, HMO — безопасно, но универсальной доказанной пользы для всех здоровых доношенных нет.
Чего избегать: «тоддлер-формулы» 9–24 мес, «антиколиковые» обещания, смеси с сахарозой (лучше без добавленного сахара, кроме лактозы)
Форма: порошок (при строгом соблюдении гигиены) или готовая к употреблению (RTF) — предпочтительнее для новорождённых до 2 мес/иммунокомпрометированных из-за риска Cronobacter.
Что не обязательно: DHA/ARA, пребиотики/пробиотики, HMO — безопасно, но универсальной доказанной пользы для всех здоровых доношенных нет.
Чего избегать: «тоддлер-формулы» 9–24 мес, «антиколиковые» обещания, смеси с сахарозой (лучше без добавленного сахара, кроме лактозы)
Как понять, что смесь подходит
- Ребёнок ест охотно, без выраженного дискомфорта, прибавляет по возрасту, нормальный стул/кожа, нет рвоты/крови/лихорадки.
- Оцениваем не раньше чем через 7–14 дней после смены (не «скакать» по брендам каждые 2–3 дня).
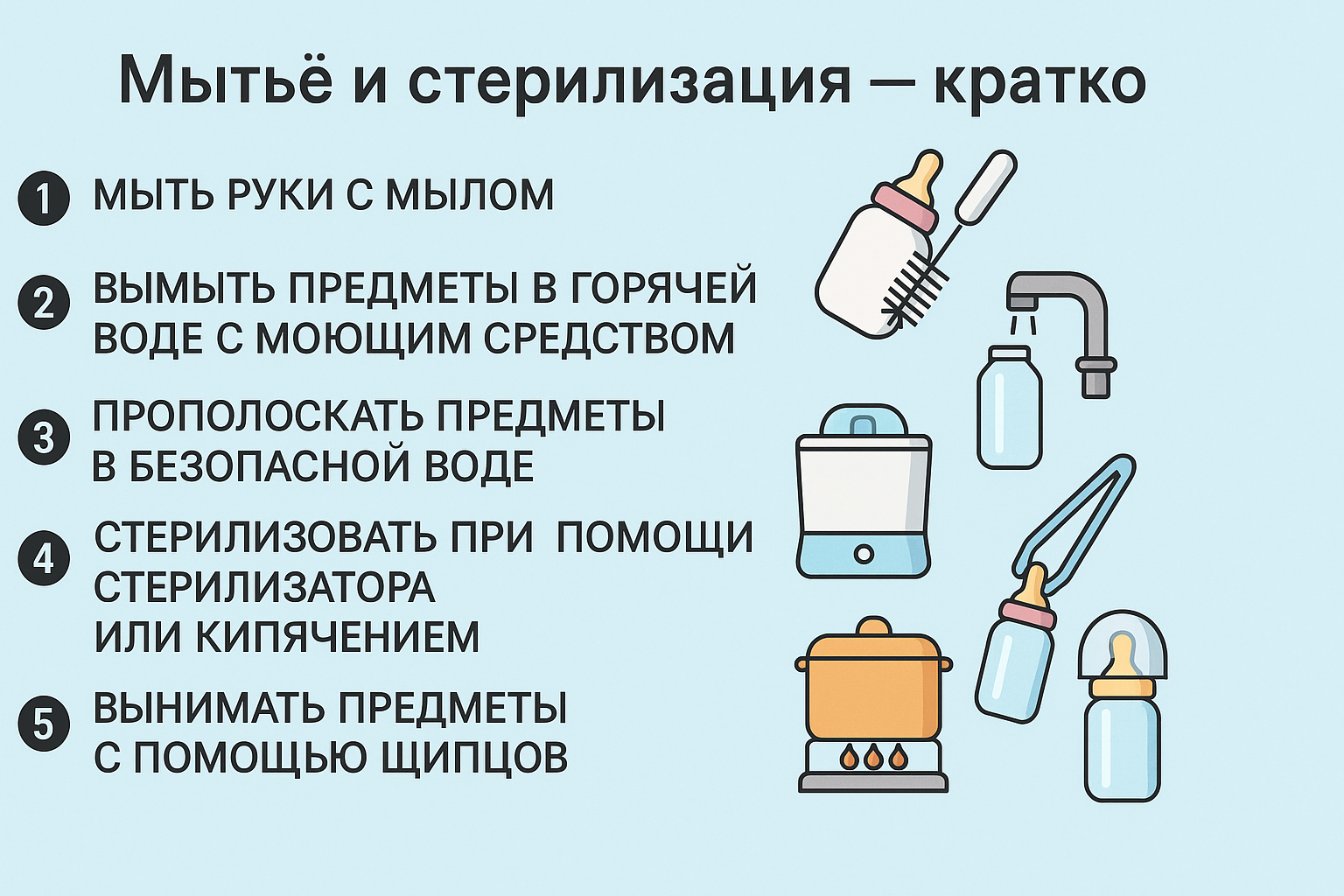
Безопасность приготовления
Подготовка, мытье, стерилизация
E. sakazakii или Salmonella в смесях
СДС (сухая детская смесь) не является стерильным продуктом и может быть заражена патогенными микроорганизмами, которые могут приводить к тяжелому заболеванию.
-- b. накрыть кастрюлю крышкой и довести до сильного кипения, проследив за тем, чтобы вода не выкипела из кастрюли; и
-- c. держать кастрюлю закрытой до тех пор, пока не потребуются предметы для кормления и приготовления питания.
- Для грудных детей группы повышенного риска необходимо, по возможности, использовать стерильную жидкую детскую смесь, имеющуюся в торговой сети.
- Стерилизацию всех предметов, предназначенных для кормления грудных детей и приготовления питания, перед их использованием.
- Перед мытьем и стерилизацией предметов для кормления и приготовления питания необходимо всегда тщательно мыть руки с мылом
- Мытье: тщательно вымыть в горячей мыльной воде предметы, используемые для кормления и приготовления питания. При использовании бутылочек для кормления, с помощью ершиков для мытья бутылочек и сосок необходимо удалить все остатки питания с внутренней и внешней поверхностей бутылочек и сосок.
- После мытья предметов, используемых для кормления и приготовления, тщательно прополоскать их в безопасной воде.
- Стерилизация: при использовании домашнего стерилизатора, приобретенного в торговой сети (например, электрический или микроволновый паровой стерилизатор или химический стерилизатор), следовать инструкциям производителя. Предметы для кормления и приготовления питания можно также стерилизовать посредством кипячения:
-- b. накрыть кастрюлю крышкой и довести до сильного кипения, проследив за тем, чтобы вода не выкипела из кастрюли; и
-- c. держать кастрюлю закрытой до тех пор, пока не потребуются предметы для кормления и приготовления питания.
- Перед тем как вынуть предметы для кормления и приготовления питания из стерилизатора или кастрюли, необходимо тщательно вымыть руки с мылом. При обращении со стерилизованными предметами для кормления и приготовления питания рекомендуется использовать стерилизованные кухонные щипцы.
- Для предупреждения нового заражения лучше всего вынимать предметы для кормления и приготовления питания непосредственно перед их использованием. Если предметы извлечены из стерилизатора и сразу же не используются, их необходимо накрыть и хранить в чистом месте. Бутылочки для кормления можно полностью собрать в целях предотвращения заражения внутренней поверхности стерилизованных бутылочек и внутренней и внешней поверхностей сосок.
Приготовление смеси

Лучше всего разводить СДС для каждого питания и сразу же потреблять, поскольку разведенная СДС создает идеальные условия для роста вредных бактерий.
-- При использовании чашечек для кормления: тщательно перемешать содержимое чистой стерилизованной ложкой, избегая возникновения ожогов.
- Вымыть и продезинфицировать поверхность, на которой будет готовиться питание.
- Вымыть руки с мылом и вытереть их насухо чистым полотенцем или салфеткой разового использования.
- Вскипятить достаточное количество безопасной воды. При использовании автоматического чайника подождать пока выключится чайник; в других случаях убедиться, что вода начинает сильно кипеть. Примечание: бутулированная вода не является стерильной и должна кипятиться перед использованием. Никогда не следует использовать микроволновые печи для приготовления СДС, так как неравномерное нагревание может привести к появлению «горячих мест» и грудной ребенок может обжечь рот.
- Стараясь не обжигаться, налить необходимое количество кипяченной воды, охлажденной не менее чем до 70 °C (Эта температура убивает все бактерии E. sakazakii. В настоящее время в инструкциях на многих продуктах СДС указывается, что СДС можно разводить водой при температуре приблизительно 50 °C. Но согласно оценке риска, проведенной ФАО/ВОЗ, разведение детской смеси в воде при температуре 50 °C обычно ведет к значительному увеличению риска, если разведенное питание сразу же не потребляется.), в чистую и стерилизованную чашечку или бутылочку для кормления. Для достижения этой температуры воду следует оставить не более чем на 30 минут после кипячения.
- В воду добавить точное количество сухой детской смеси в соответствии с указаниями на этикетке. Использование большего или меньшего количества сухой детской смеси может привести к заболеванию грудных детей.
- Сразу же после приготовления быстро остудить питание до температуры кормления, поместив бутылочку или чашечку для кормления под проточную воду из под крана или в емкость с холодной водой или в воду со льдом. Проследить за тем, чтобы уровень воды для охлаждения не доходил до верхней части чашечки для кормления или крышки бутылочки.
-- При использовании чашечек для кормления: тщательно перемешать содержимое чистой стерилизованной ложкой, избегая возникновения ожогов.
- Вытереть насухо внешнюю часть чашечки или бутылочки для кормления чистой или одноразовой салфеткой.
- В связи с тем, что для приготовления питания использовалась очень горячая вода, важно перед кормлением проверить температуру питания во избежание обжигания рта грудного ребенка. При необходимости продолжить охлаждение, как указано в пункте 6.
- Не использовать питание, которое не было потреблено в течение двух часов.
Заблаговременное приготовление питания для последующего использования

- Лучше всего для каждого кормления готовить свежую СДС и сразу же ею кормить, поскольку разведенная СДС создает идеальные условия для роста вредных бактерий.
- При отсутствии холодильников следует приготовить свежую СДС и сразу же ею кормить, а не приготавливать заблаговременно для последующего использования.
- Следовать пунктам "Подготовка, мытье, стерилизация"
- Поместить охлажденное питание в холодильник. Температура в холодильнике не должна превышать 5 °C.
- Питание может храниться в холодильнике не более 174 часов
Разогревание хранившегося в холодильнике питания
- Вынуть питание из холодильника непосредственно перед кормлением.
- Разогреть питание максимум в течение 15 минут. Для обеспечения равномерного разогревания питания периодически взбалтывать закрытый сосуд или емкость.
- Никогда не следует использовать микроволновые печи для разогревания питания, поскольку неравномерное нагревание может привести к появлению «горячих мест» и грудной ребенок может обжечь рот.
- Проверить температуру питания во избежание обжигания рта грудного ребенка.
- Не использовать разогретое питание, которое не было потреблено в течение двух часов.
Транспортировка питания

В связи с возможным ростом бактерий во время транспортировки питание прежде всего следует остудить в холодильнике до температуры не выше 5 °C и затем транспортировать.
- Приготовить питание и поместить его в холодильник, как указано в Разделе "Заблаговременное приготовление питания для последующего использования"
- Убедиться в том, что питание остыло перед транспортировкой.
- Не доставать питание из холодильника до непосредственной его транспортировки.
- Транспортировать питание в прохладной сумке с паковым льдом.
- Питание, транспортированное в прохладной сумке, следует использовать в течение двух часов, поскольку в прохладных сумках не всегда сохраняется необходимая степень охлаждения.
- Разогреть питание в месте назначения, как указано в Разделе "Разогревание хранившегося в холодильнике питания"
- Если вы достигли места назначения в течение двух часов, питание, транспортированное в прохладной сумке, можно поместить в холодильник и хранить его там не более 184 часов со времени приготовления.
- Если же вы уходите из дома на целый день, отдельные порции СДС можно транспортировать в чистых стерильных сосудах. В месте назначения можно использовать горячую воду при температуре не менее 70 °C для приготовления питания, пользуясь чистыми стерилизованными предметами для кормления и приготовления питания.
Гиперлактация
Коротко: гиперлактация (гипергалактия, oversupply) — это выработка грудного молока в объёме, превышающем потребности ребёнка, из-за чего появляются характерные симптомы у мамы и у малыша. Жёсткого «литражного» порога нет, но в качестве ориентира: средний доношенный младенец обычно потребляет примерно 450–1200 мл/сутки; устойчиво более высокие объёмы и/или клиническая картина избытка расцениваются как гиперлактация.
С гиперлактацией работить сложнее: состояние матери, боли, застои молока, все мокрое и липкое, вечно неспокойный ребенок из-за потока или из-за избытка лактозы
Как это проявляется
Почему возникает
-- обязательное сцеживание «после каждого кормления»
-- советы «начинайте сцеживаться с первых дней, чтобы набить морозилку» особенно параллельно с частыми прикладываниями
-- «пассивные коллекторы» с постоянной тягой (например, Haakaa) при каждом кормлении
-- назначение галактогогов без чёткого плана отмены и наблюдения,
-- Повышенная чувствительность к пролактину (даже при нормальном уровне гормона): аналогично описанной «идиопатической галакторее», когда ткань груди реагирует «слишком сильно» на обычные уровни пролактина.
-- Генетические/врождённые различия в регуляции: часть женщин «естественно» производят больше молока
Чем рискуем
Избыток молока повышает риск воспаления/мастита через застой, отёк и дисбиоз; из-за трудностей с кормлением у пар может происходить раннее прекращение ГВ.
Что делать (очень кратко)
С гиперлактацией работить сложнее: состояние матери, боли, застои молока, все мокрое и липкое, вечно неспокойный ребенок из-за потока или из-за избытка лактозы
Как это проявляется
- У мамы: постоянная «переполненность», сильное подтекание (галакторея сама по себе не симптом гиперлактации, только как косвенный признак), болезненность, частые пробки/блебы и маститы.
- У ребёнка: захлёбывание и срыв у груди, частые короткие кормления, отказ, газики/срыгивания, пенистый зелёный стул. Поведение ребенка на груди при сильном потоке: забрать грудь на потоке или перед потоком.
Почему возникает
- Самоиндуцированная (частые лишние сцеживания, приём галактогогов, накопление «запасов»).
- Ятрогенная (медицинские рекомендации, усиливающие стимуляцию):
-- обязательное сцеживание «после каждого кормления»
-- советы «начинайте сцеживаться с первых дней, чтобы набить морозилку» особенно параллельно с частыми прикладываниями
-- «пассивные коллекторы» с постоянной тягой (например, Haakaa) при каждом кормлении
-- назначение галактогогов без чёткого плана отмены и наблюдения,
- Идиопатическая (без явной причины) - диагноз исключения
-- Повышенная чувствительность к пролактину (даже при нормальном уровне гормона): аналогично описанной «идиопатической галакторее», когда ткань груди реагирует «слишком сильно» на обычные уровни пролактина.
-- Генетические/врождённые различия в регуляции: часть женщин «естественно» производят больше молока
Чем рискуем
Избыток молока повышает риск воспаления/мастита через застой, отёк и дисбиоз; из-за трудностей с кормлением у пар может происходить раннее прекращение ГВ.
Что делать (очень кратко)
- Убрать лишнюю стимуляцию (не «выцеживать до пусто»), позиция «laid-back/полулёжа» для смягчения потока. Опасность захлёбываний ребенка.
- Дежурство груди "Блок-кормления": днём кормить/сцеживать только одной грудью блоками по ~3 часа, меняя стороны по циклам; на ночь — по требованию из обеих. Вторую грудь в блоке при переполнении — приложить не на долго или подцедить только «до комфорта». Делать под мониторингом консультантки и прекратить использовать эту технику, если производство упало ниже потребностей ребёнка.
- Использовать накладки??? - Заднее молоко может не добирать при дежурстве груди.
- Кластерные кормления и Biological nurturing - универсальные способы как для "мало молока", так и для "много молока"
- Прохладные компрессы, исключать сильный согрев
- Если эффекта недостаточно: по назначению врача — псевдоэфедрин (обычно 30–60 мг эпизодически; в исследовании 60 мг снижали суточную выработку примерно на 24%), КОК с эстрогеном (не ранее 6 недель послеродов), при тяжёлых рефрактерных случаях — каберголин/бромокриптин
Лекарства и клинические следствия
Бромокриптин не рекомендуется рутинно для подавления лактации из-за рисков (гипертензия, инсульт и др.).
Псевдоэфедрин Pseudoephedrine - проблемы с назначением, дозировкой и приобритением
Каберголин Cabergoline
Бромкриптин Bromocriptine Mesilate
- Агонисты D2 (дофаминомиметики) ↓ пролактин → подавляют лактацию.
Бромокриптин не рекомендуется рутинно для подавления лактации из-за рисков (гипертензия, инсульт и др.).
Псевдоэфедрин Pseudoephedrine - проблемы с назначением, дозировкой и приобритением
Каберголин Cabergoline
Бромкриптин Bromocriptine Mesilate
Ошибки при гиперлактации
- Ограничение питья - приводит к вязкости грудного молока и застою
- Перетягивание, перевязывание груди
- Компрессы из капусты - не девать ей нагревать грудь