Ареолы и соски темнеют во второй половине беременности, размер альвеолы увеличивается.
Ареола диаметром 20-60 мм (захватывать ребенок должен не "всю ареолу", а широко открывать рот), у лактирующей женщины сердний диаметр - 64 мм
Железы Монтгомери - промежуточная стадия между потовыми и молочными железами.
Ареола диаметром 20-60 мм (захватывать ребенок должен не "всю ареолу", а широко открывать рот), у лактирующей женщины сердний диаметр - 64 мм
Железы Монтгомери - промежуточная стадия между потовыми и молочными железами.
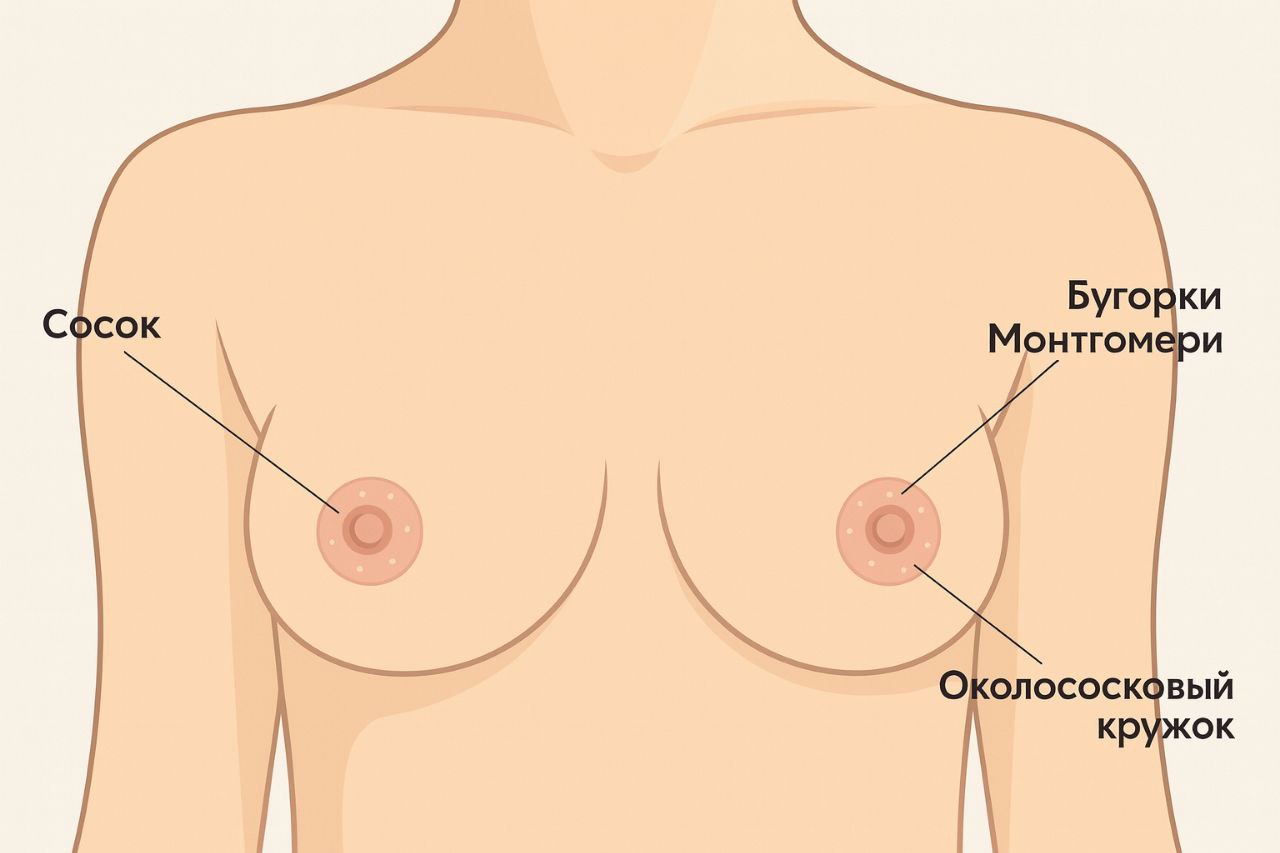
Соски
Средний размер соска 16 мм, а диаметр 7 мм.
Втянутые соски встречаются у 3% женщин
Из всего окличества втянуты сосков только 4% имеют истинный характер.
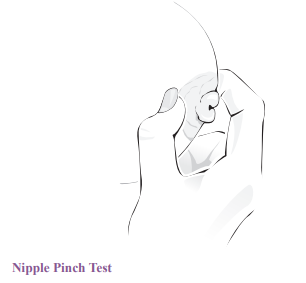
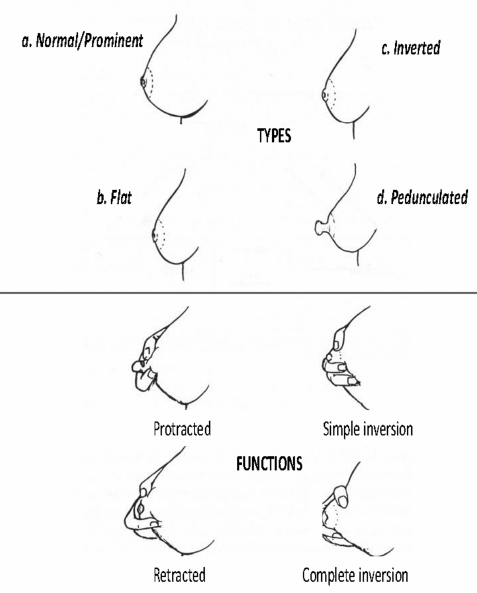
«Щипковая проба» (pinch test) соска — оценка реакции соска при сдавлении ареолы.
Используется для различения нормальной вывертываемости и степеней втянутости:
A — выпячивание: при сдавлении сосок движется вперёд (незначительная ретракция).
B — ретракция выраженная: сосок заметно уходит назад.
C — псевдовтянутый: сосок кажется плоским/втянутым, но выводится при стимуляции/формировании и может удерживаться наружу.
D — истинно втянутый: сосок фиксированно втянут, не удаётся вывести (или сразу втягивается).
Эта классификация помогает прогнозировать возможные трудности при прикладывании к груди и выбирать технику помощи.
Втянутые соски встречаются у 3% женщин
Из всего окличества втянуты сосков только 4% имеют истинный характер.
«Щипковая проба» (pinch test) соска — оценка реакции соска при сдавлении ареолы.
Используется для различения нормальной вывертываемости и степеней втянутости:
A — выпячивание: при сдавлении сосок движется вперёд (незначительная ретракция).
B — ретракция выраженная: сосок заметно уходит назад.
C — псевдовтянутый: сосок кажется плоским/втянутым, но выводится при стимуляции/формировании и может удерживаться наружу.
D — истинно втянутый: сосок фиксированно втянут, не удаётся вывести (или сразу втягивается).
Эта классификация помогает прогнозировать возможные трудности при прикладывании к груди и выбирать технику помощи.
Развитие мж
Молочные линии с 4-6-й недели гестации. Дополнительные соски (полителия), добавочные доли (холодный компресс, не массировать, не стимулировать), молочная железа без соска и ареолы (гиперадения).
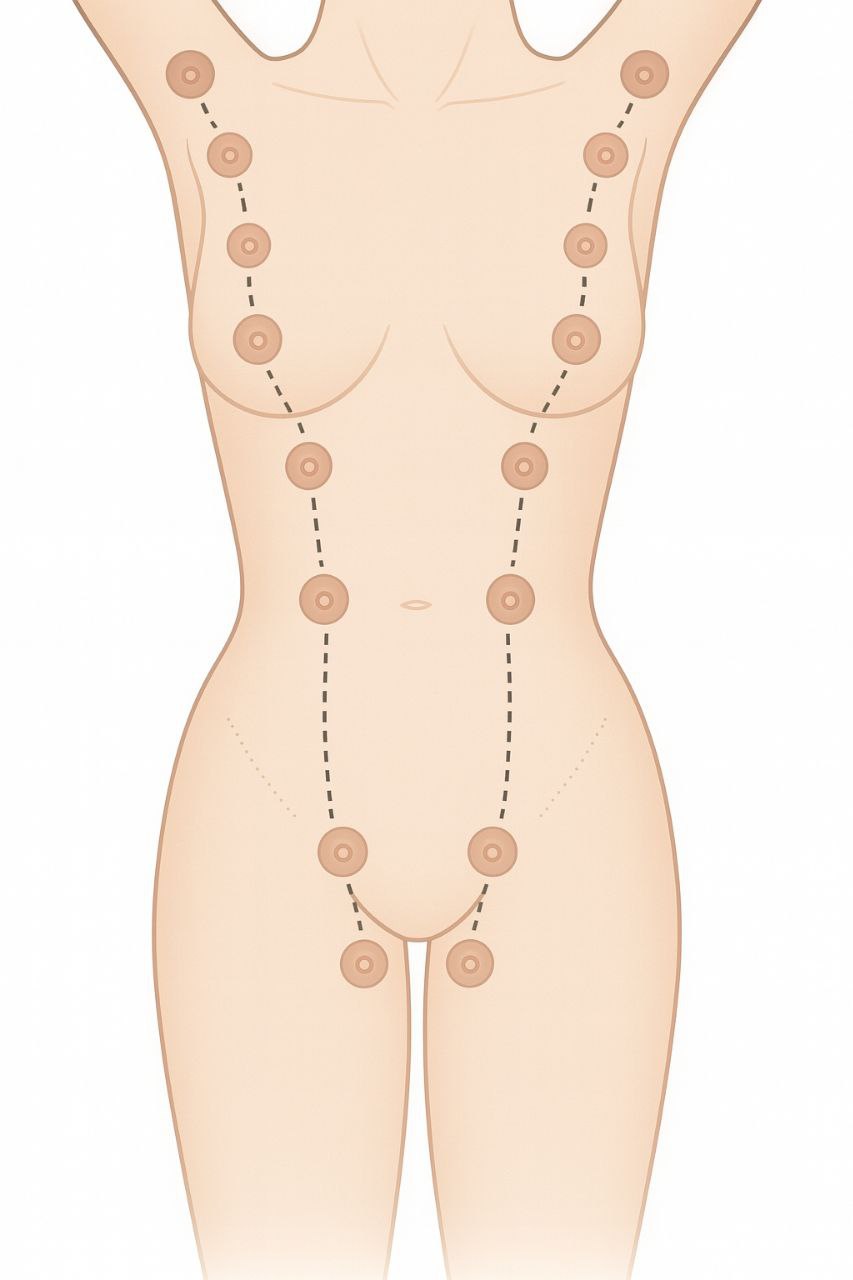
Но это не обязательно добавочная доля, это может быть Хвост Спенса:
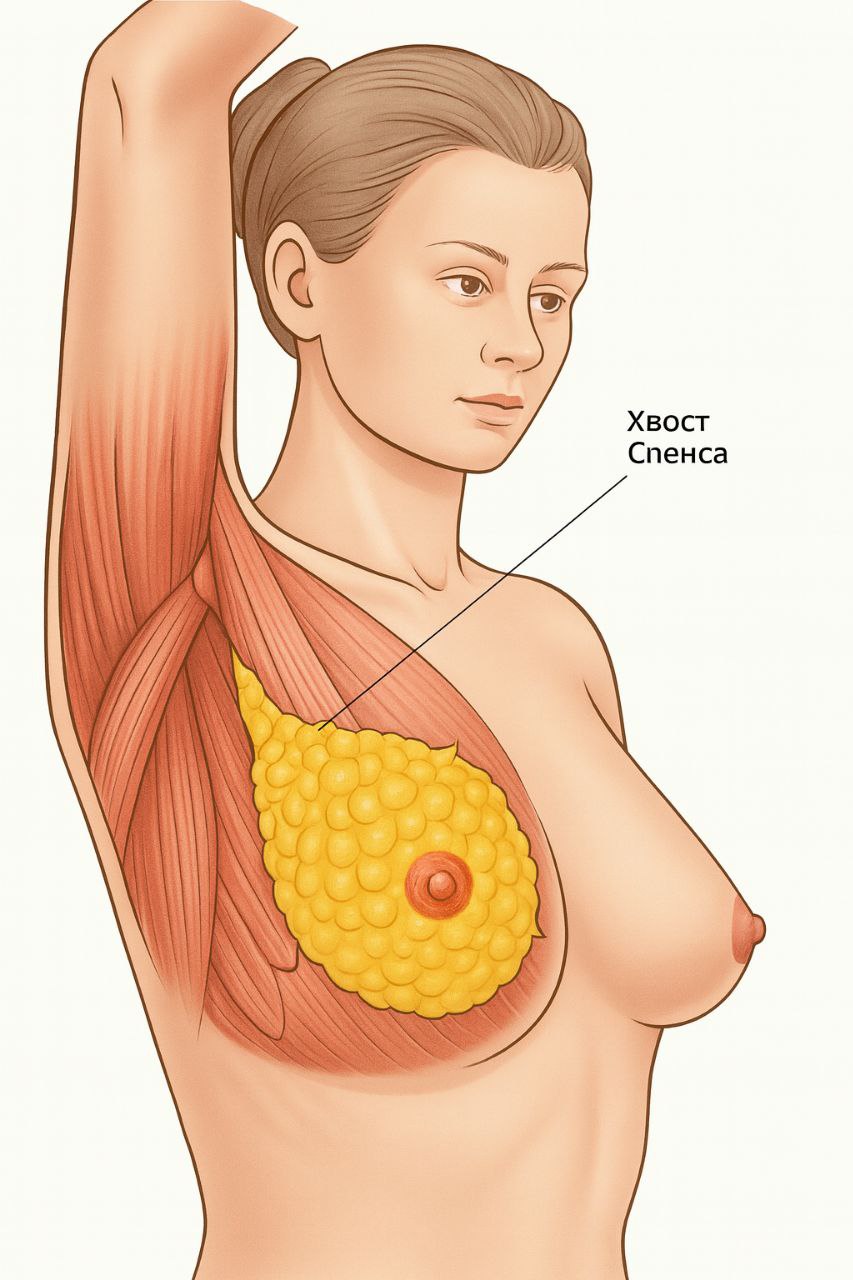
В процессе роста женщины растёт мж. Основной объём груди - это мж и совсем немного подкожной жировой клетчатки. И только после первой лактации происходит ******* - замещение железистой ткани жировой. Долго. Когда на УЗИ видят преобладание жировой ткани, понимают, что это женщина имела период лактации.
МЖ может разростаться в разном направлении и от этого зависит форма груди. Это заложено генетически, в том числе резкое изменение формы может произойти во время резкого увелиения мж в период беременности в период с 12-й по 20-ю неделю. Вот тут грудь может резко обвиснуть и это обусловлено генетически.
МЖ может разростаться в разном направлении и от этого зависит форма груди. Это заложено генетически, в том числе резкое изменение формы может произойти во время резкого увелиения мж в период беременности в период с 12-й по 20-ю неделю. Вот тут грудь может резко обвиснуть и это обусловлено генетически.
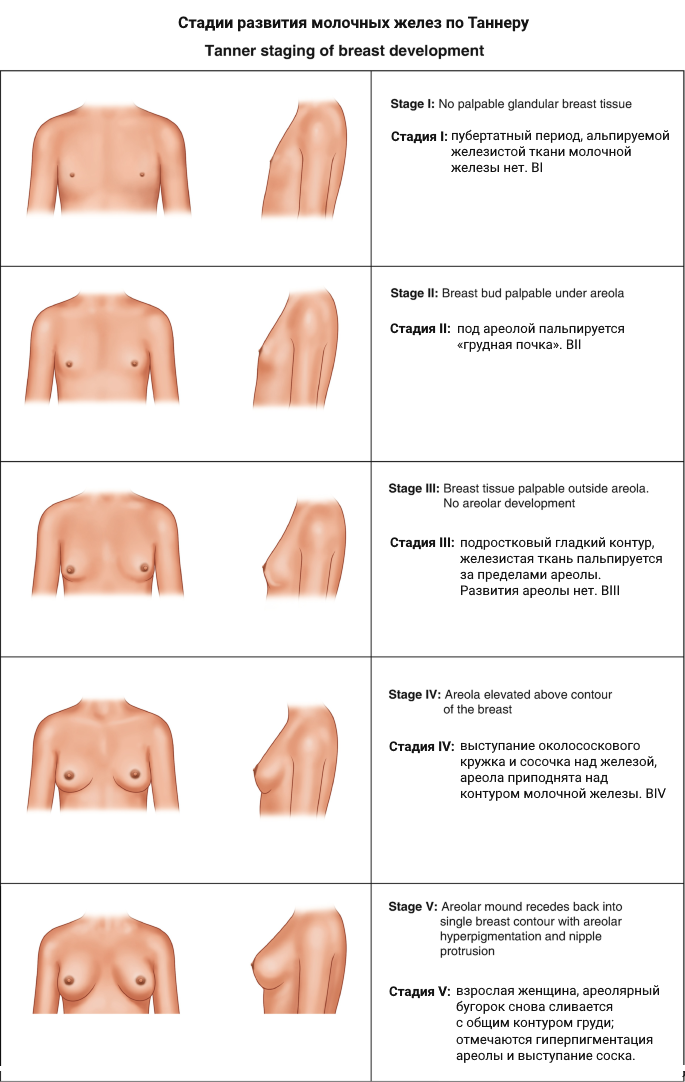
Если в процессе развития мж были нарушения (обычно связаны с гормональными нарушения в пубертатном периоде), то мж может не развиться, её может быть мало или вообще наблюдаться фрагментами. Такой диагноз называется "гипоплазия мж"
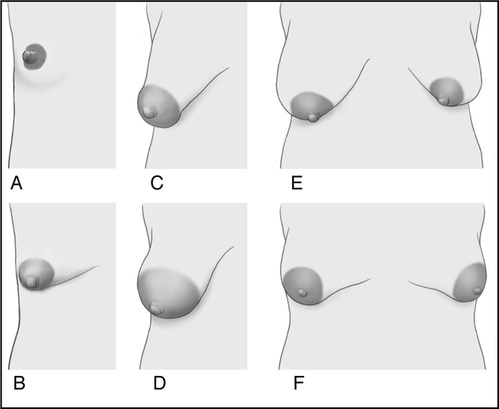
A - неполное развитие до полового созревания
В - плохо развита верхняя часть, мало ткани мж снизу
С - бутылочные мж с выпуклой ареолой
D - вытянутые, отклоняющиеся к внешнему краю грудной клетки, с очень большой ареолой
Е - широко расставленные с заметной асимметрией
F - широко расставленные с небольшим количеством ткани мж
В - плохо развита верхняя часть, мало ткани мж снизу
С - бутылочные мж с выпуклой ареолой
D - вытянутые, отклоняющиеся к внешнему краю грудной клетки, с очень большой ареолой
Е - широко расставленные с заметной асимметрией
F - широко расставленные с небольшим количеством ткани мж
Расположение и обеспечение мж
- МЖ размещается между III и VII ребрами на большой грудной мышце (может персекать внешнюю и переднюю косые мышцы)
- Под грудью субмаммарное пространство - выполненое из соединительной ткани (отсюда один из вариантов доступа при постановке имплатнов)
- МЖ фиксируется к коже и грудной фасции связками Купера - именно они задают индивидуальную форму груди.
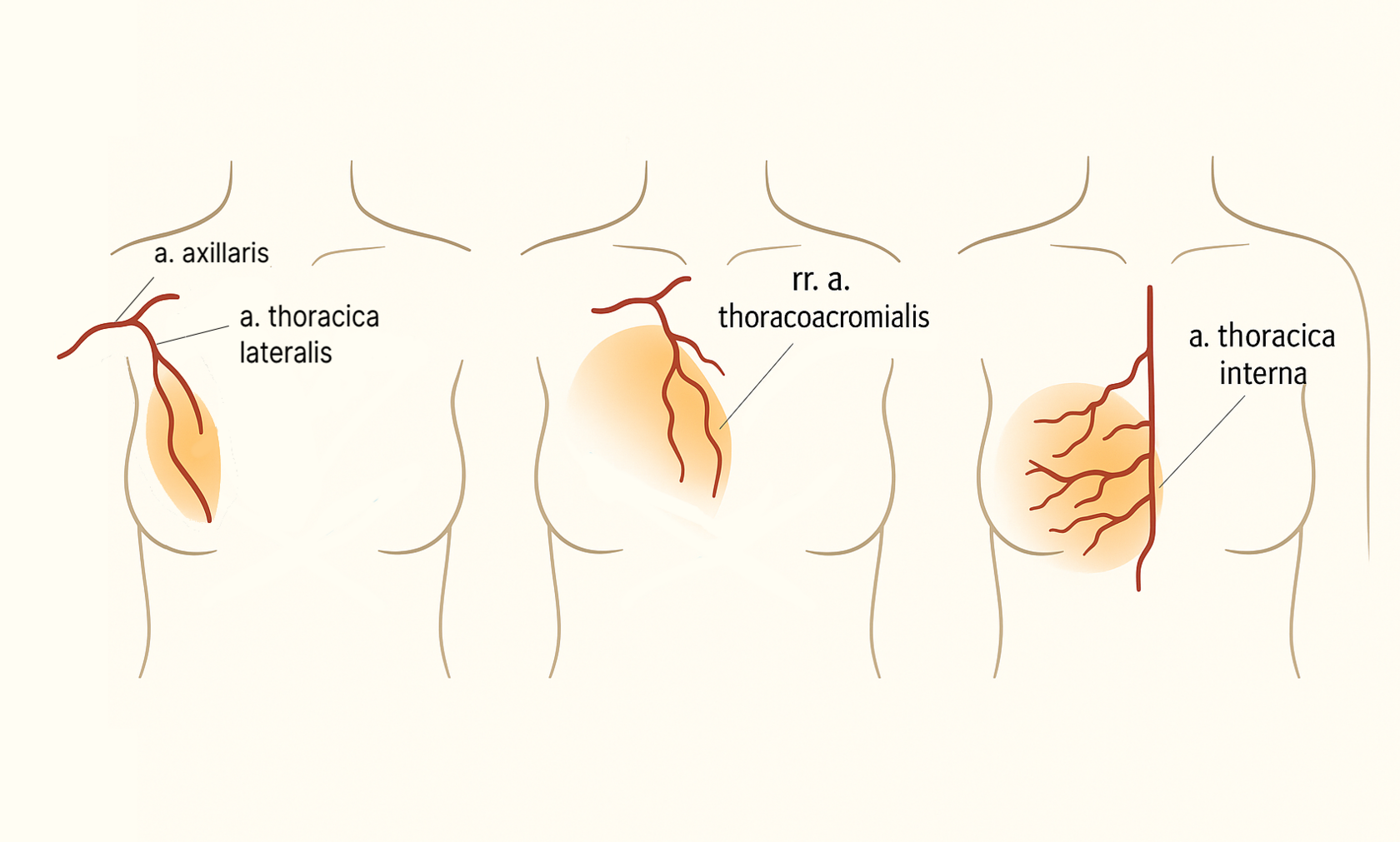
- Внутренняя грудная артерия обеспечивает кровоснабжение 60% тканей всей мж.
- Грудная ветвь торакоакромиальной артерии с боковой грудной артерией обеспечивают кровоснабжение 30% тканей мж.
- Остальное обеспечивают торакодорсальная и межреберные артерии
- Венозное кровообращение параллельно артериальному
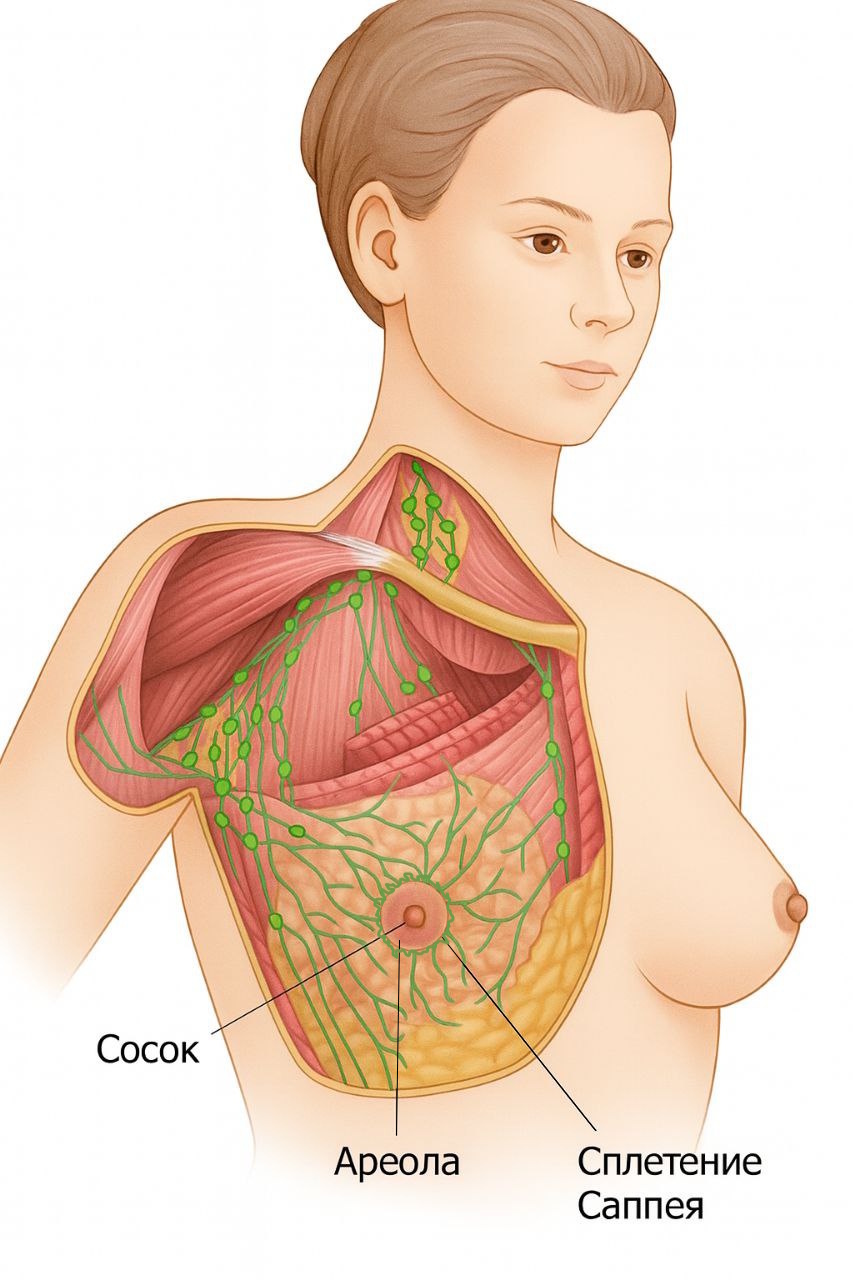
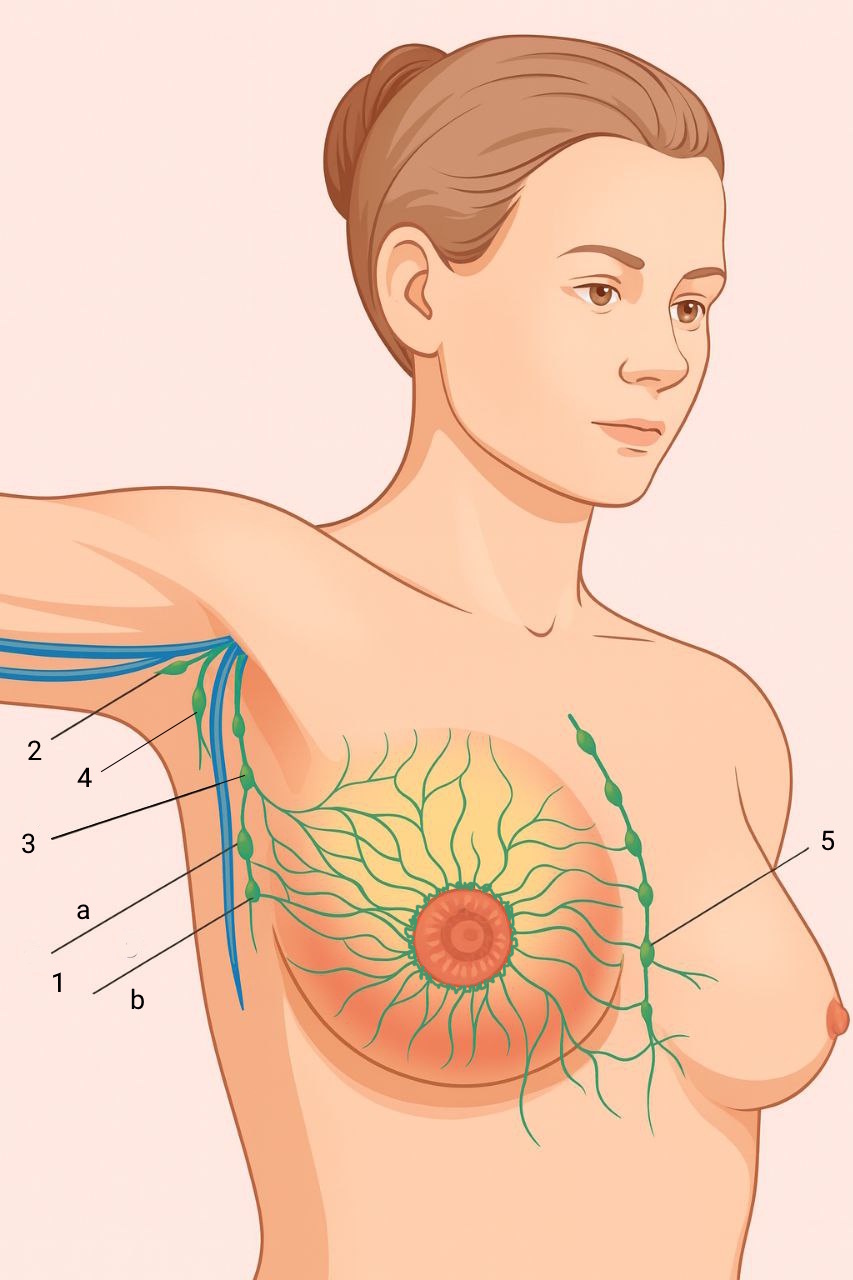
В груди есть лимфатическая сеть внутри кожи (внутридермального сплетения) и под кожей (подкожного сплетения), а также внутри самой железы ( глубокого сплетения - железистого / паренхимотозного и фасциального / ретромаммарного), объединённых разветвлённой сетью анастомозов.
Под ареолой оба поверхностных сплетения сливаются в субареолярное сплетение Саппея (Sappey P.C., 1885), от которого отходят крупные лимфатические сосуды. Эти сосуды несут лимфу в направлении подмышечной впадины и в парастеральную область (между грудей).
Пути оттока лимфы от мж:
Внутрикожные:
Под ареолой оба поверхностных сплетения сливаются в субареолярное сплетение Саппея (Sappey P.C., 1885), от которого отходят крупные лимфатические сосуды. Эти сосуды несут лимфу в направлении подмышечной впадины и в парастеральную область (между грудей).
Пути оттока лимфы от мж:
Внутрикожные:
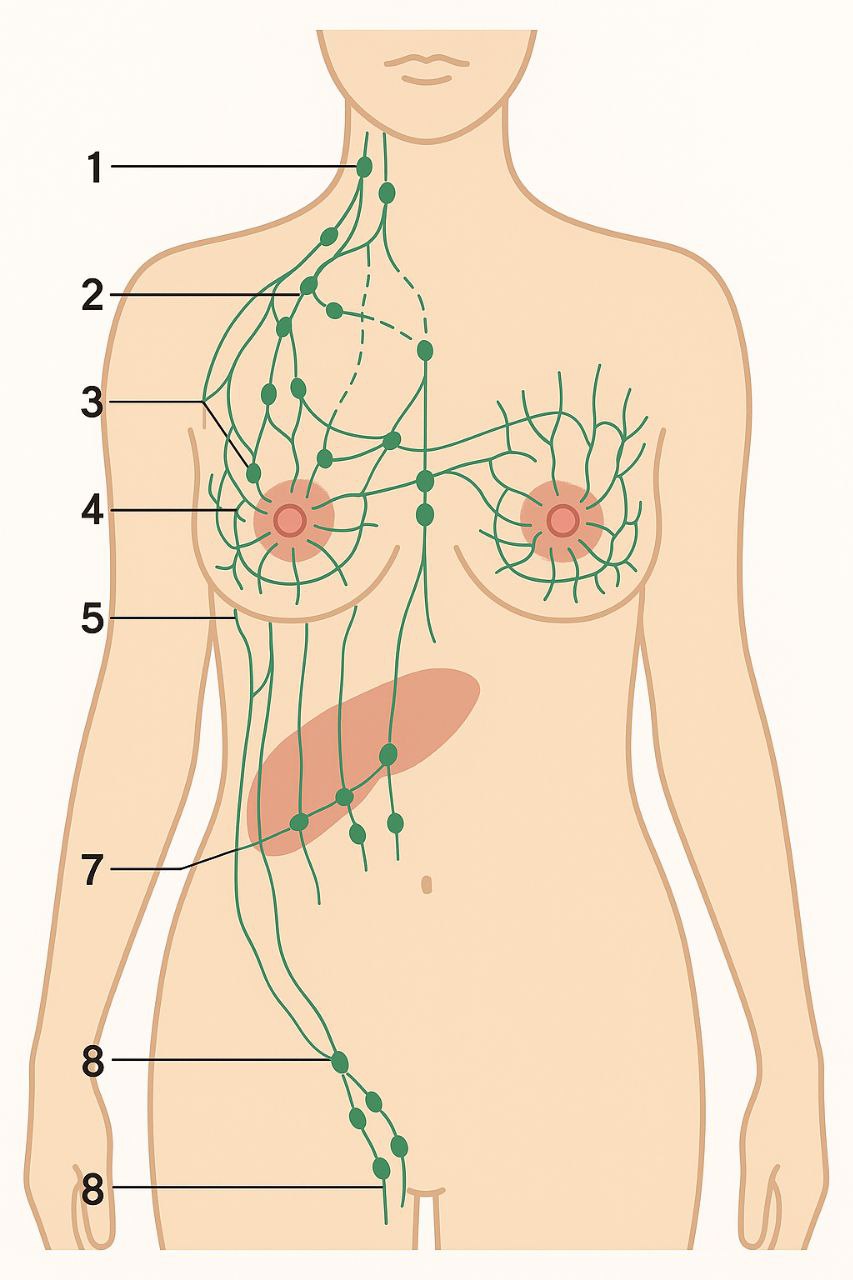
- 97% лимфоотток к подмышечным лимфоузлам
- в противоположную мж
- субдиафрагмальные лимфатические узлы (под мж, под диафрагомй)
- больше 75% лимфы к подмышечным лимфоузлам
- межгрудные лимфоузлы
- подключичные лимфоузлы шеи
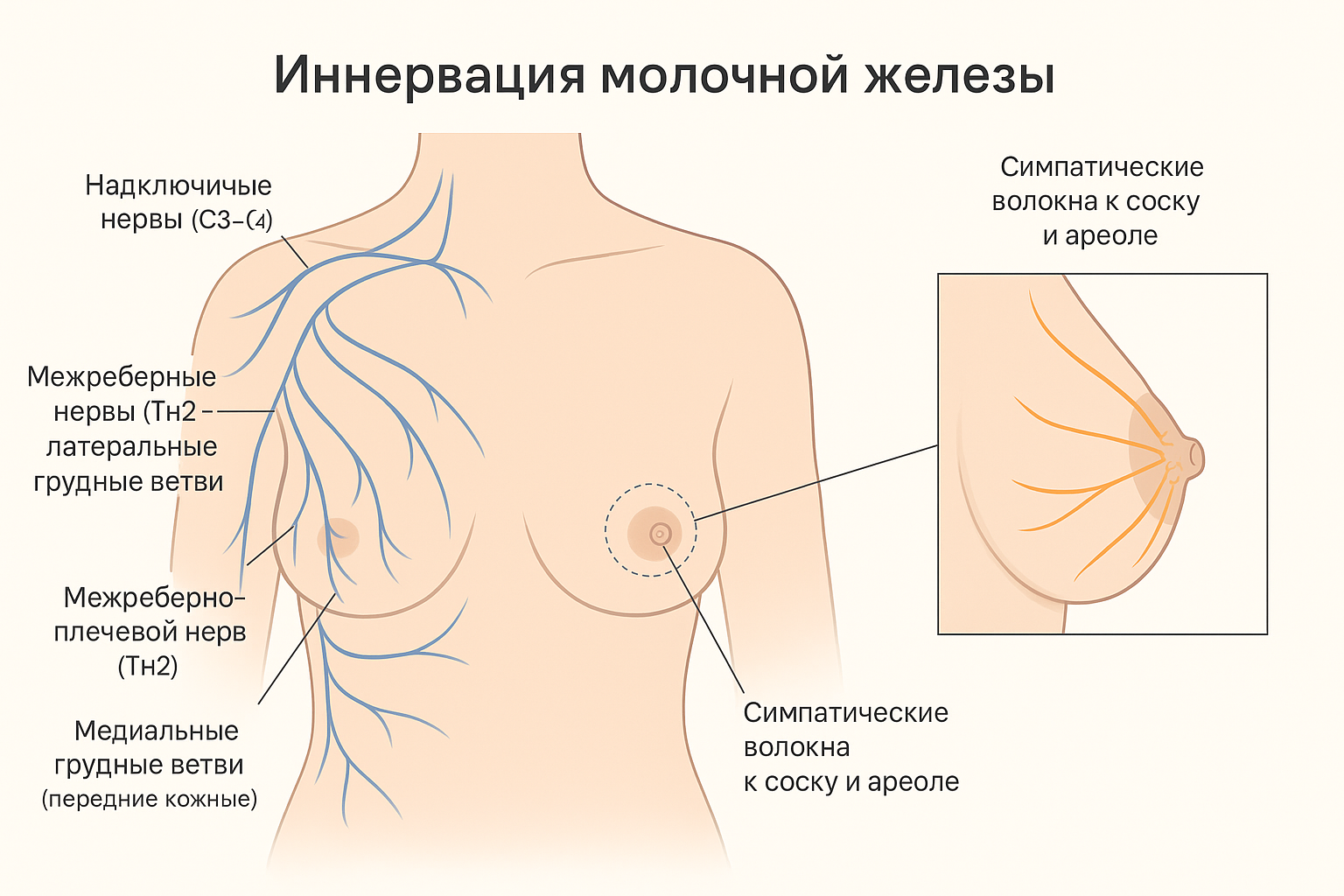
Иннервация мж
Иннервация корпуса мж минимальна, вся иннервация происходит за счет работы гормонов. Большинство нервов проходят вдоль артерий и артериол. Некоторые нервные волокна проходят вдоль стенок протоков и служат "сенсорами" давления молока.
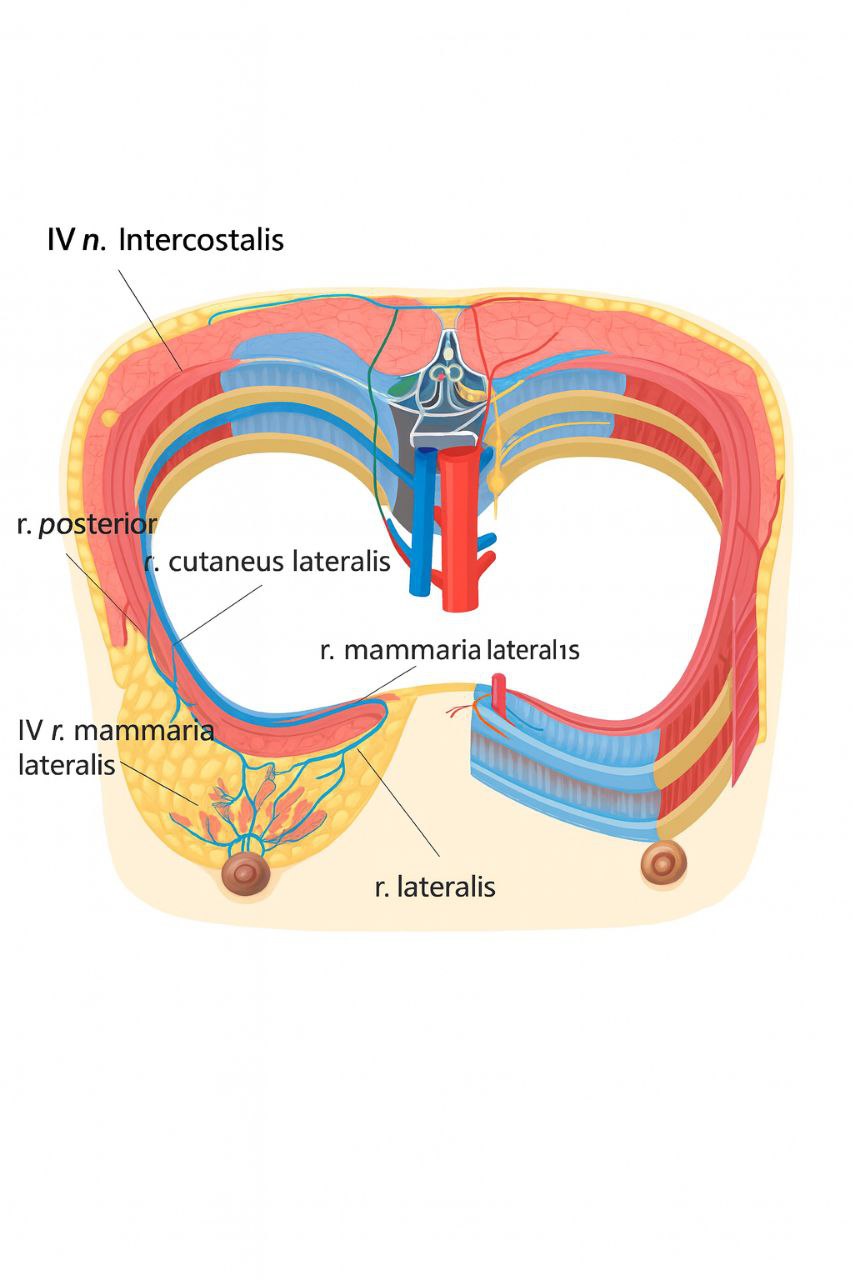
САК (сосково-ареолярный комплекс) иннервируется за счет III, IV и V межреберных нервов, а конкретно соска - IV межреберный нерв. Этот нерв проникает сквозь мж на уровне пересечения IV межреберья и большой грудной мышцы. Делится на 5 пучков:
Иннервация корпуса мж минимальна, вся иннервация происходит за счет работы гормонов. Большинство нервов проходят вдоль артерий и артериол. Некоторые нервные волокна проходят вдоль стенок протоков и служат "сенсорами" давления молока.
САК (сосково-ареолярный комплекс) иннервируется за счет III, IV и V межреберных нервов, а конкретно соска - IV межреберный нерв. Этот нерв проникает сквозь мж на уровне пересечения IV межреберья и большой грудной мышцы. Делится на 5 пучков:
- 1 пучок к центру соска
- 2 пучка сверху ареолы
- 2 пучка снизу ареолы
Возможные проблемы вследствие установки имплантов через периареолярный разрез (через ареолу) и пересечение III, IV, V межреберных нервов или его ответвлений:
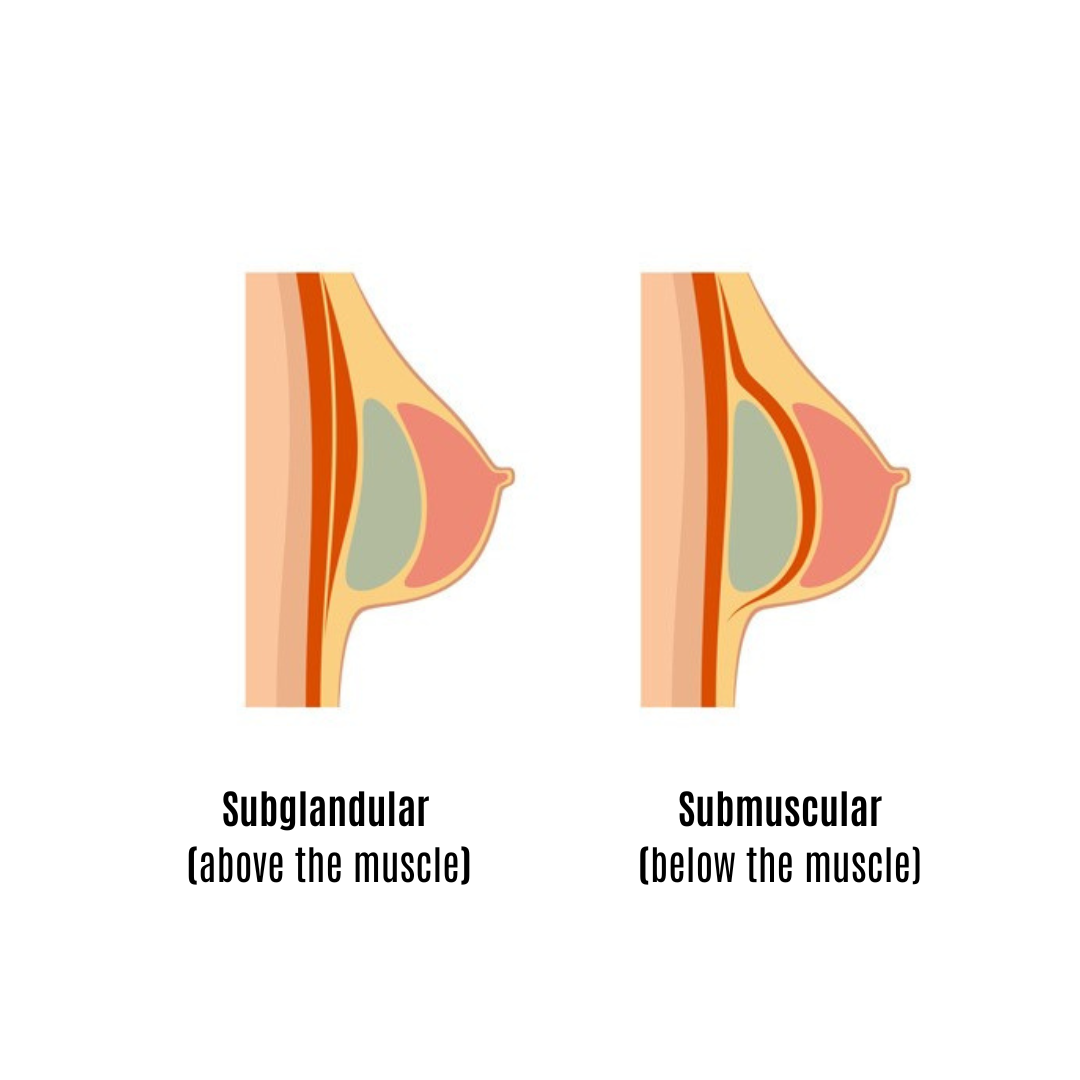
Установка имплантов относительно гв предпочтительнее под мышцей. Уточнить причину установки имплантов - возможно причина была в недостаточности тканей мж - гипоплазия.
- Снижение чувствительности соска и ареолы - не запускается надлежащим образом нейроэндокринный рефлекс в ответ на сосание ребенком, не запускается восходящая связь для выброса и выработки молока
- Пересечение молочных протоков - отсутствие функционирующей ткани мж, из нее нет выхода в сосок.
- Инфекция молочных может быть стойкой к обычным антибиотикам
- Давление импланта на ткань мж:
- при длительном ношении импланта - атрофия ткани мж
- снижение секреции молока
Установка имплантов относительно гв предпочтительнее под мышцей. Уточнить причину установки имплантов - возможно причина была в недостаточности тканей мж - гипоплазия.
Анатомия мж
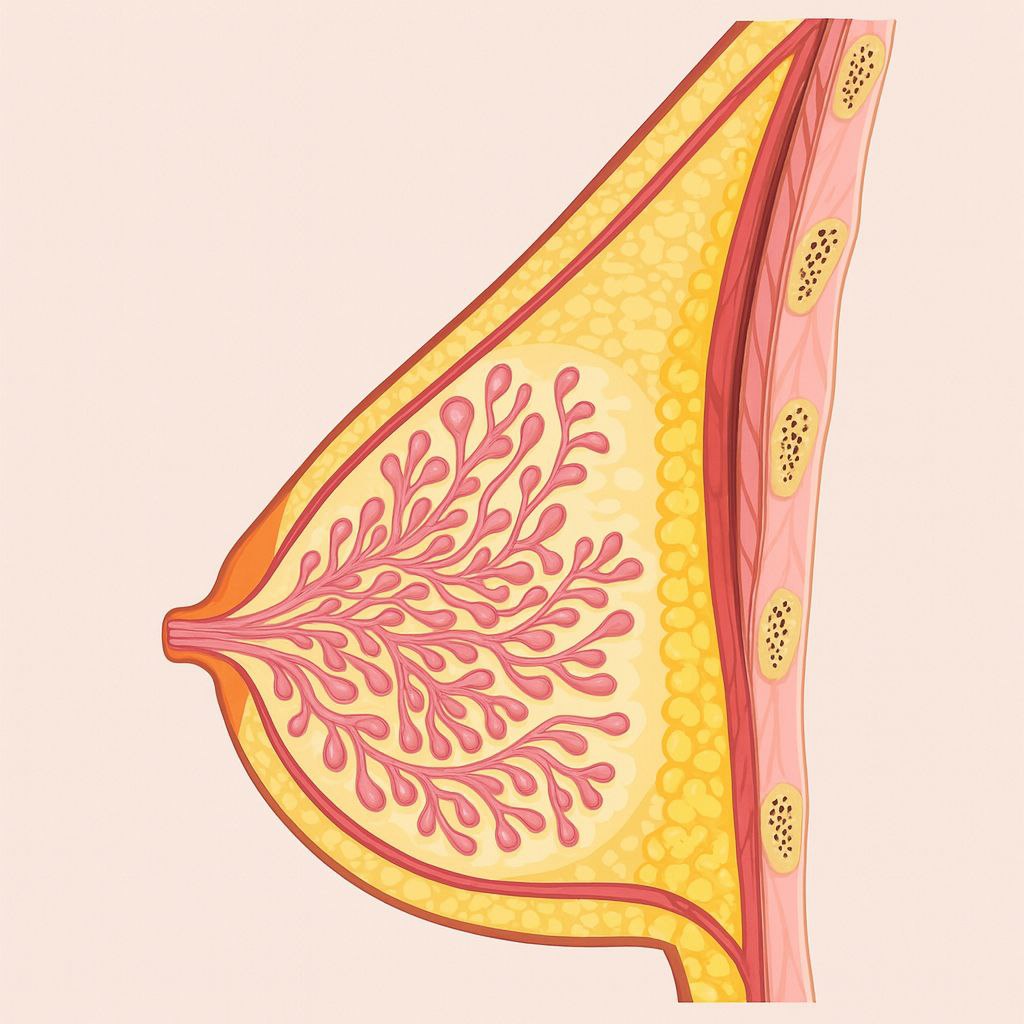
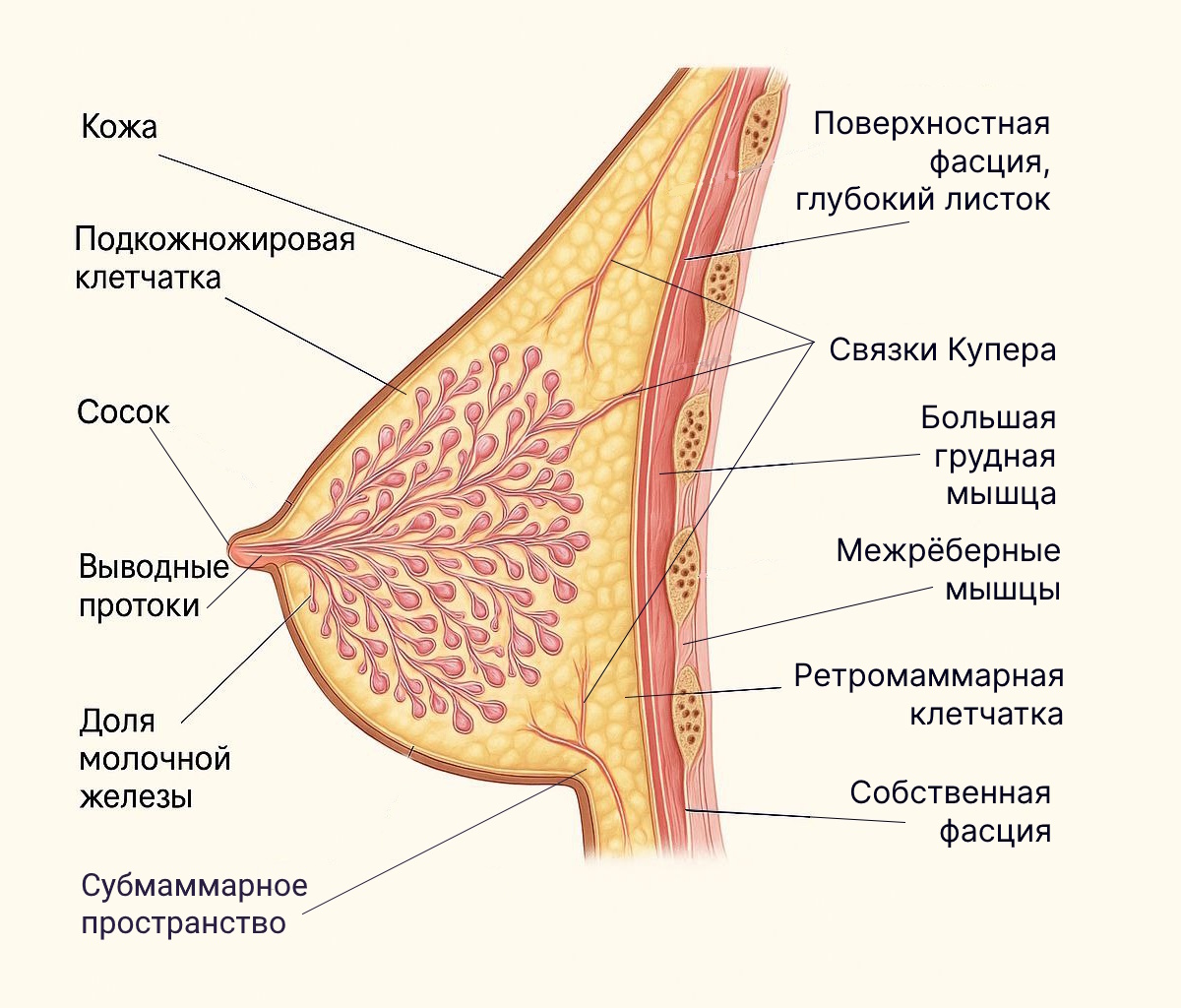
- Паренхима - железистая ткань
- Строма:
-- жировая ткань
-- кровеносные сосуды
-- нервы
-- лимфотическая система
- В мж 15-20 долей
- Каждая доля состоит из 30-80-долек (20-40)
- Каждая долька состоит из 150-200 альвеол (ацинусов) (10-100)
- На верхушке соска открываются от 8 до 15 молочных отверстий (11-48)
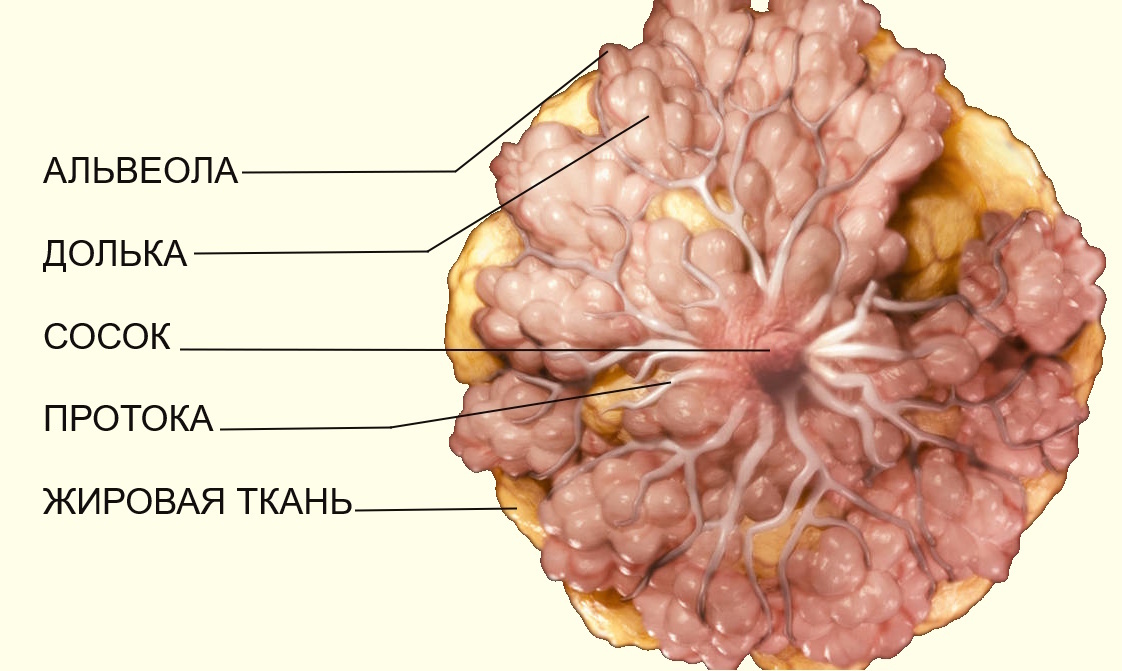
Альвеолы

Физиология лактации
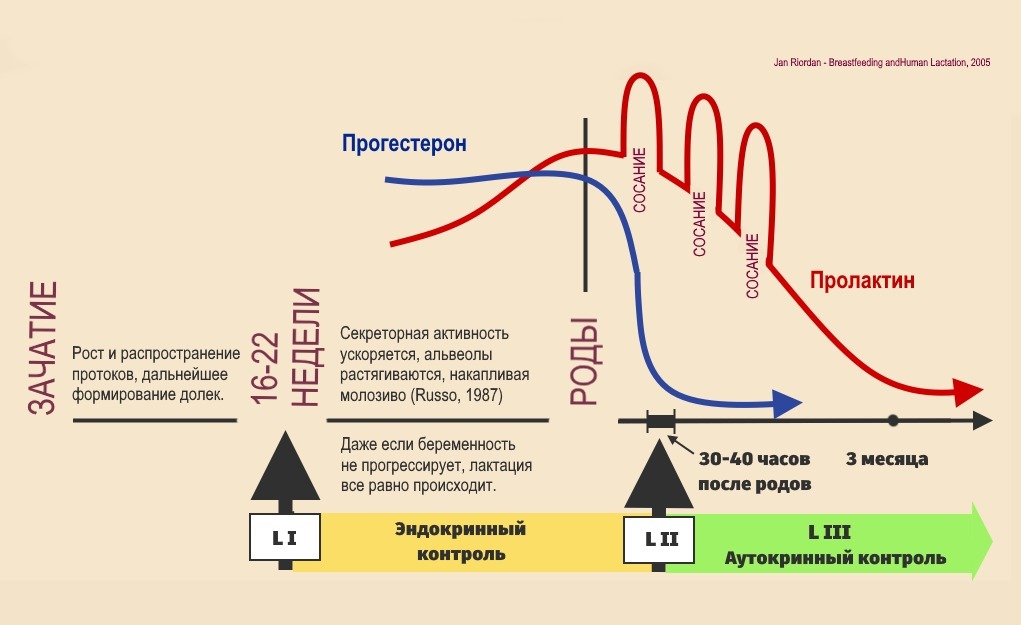
Лактогенез III - с 10-го дня лактации
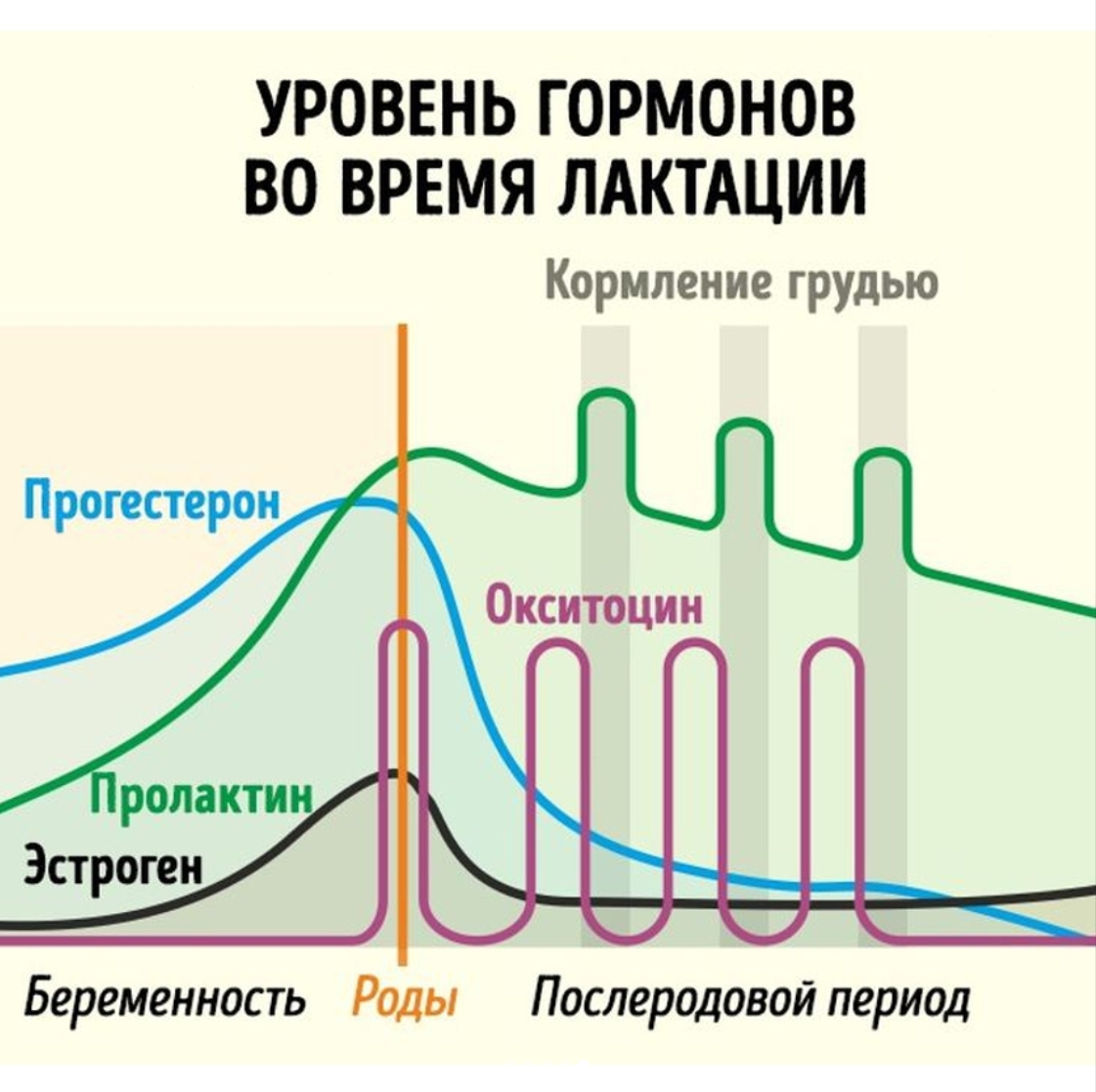
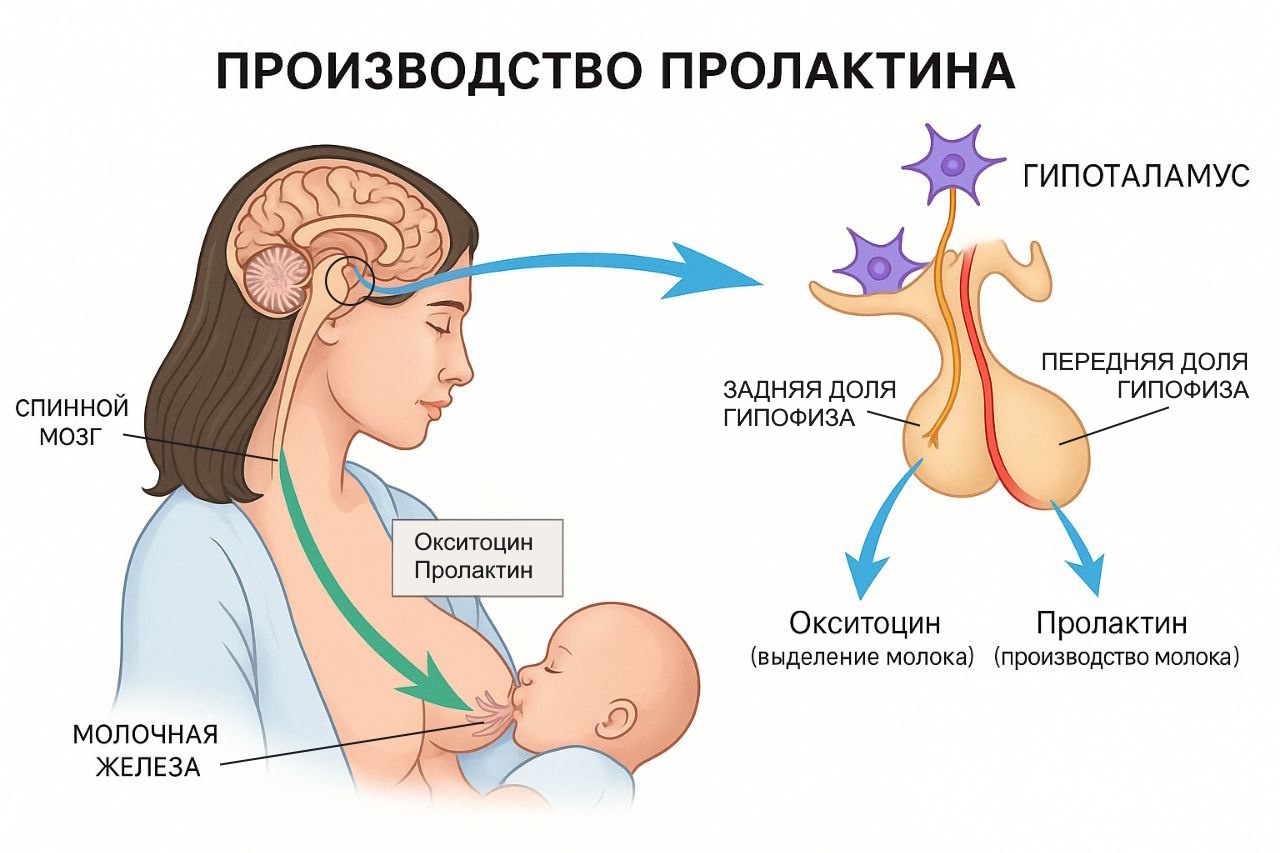
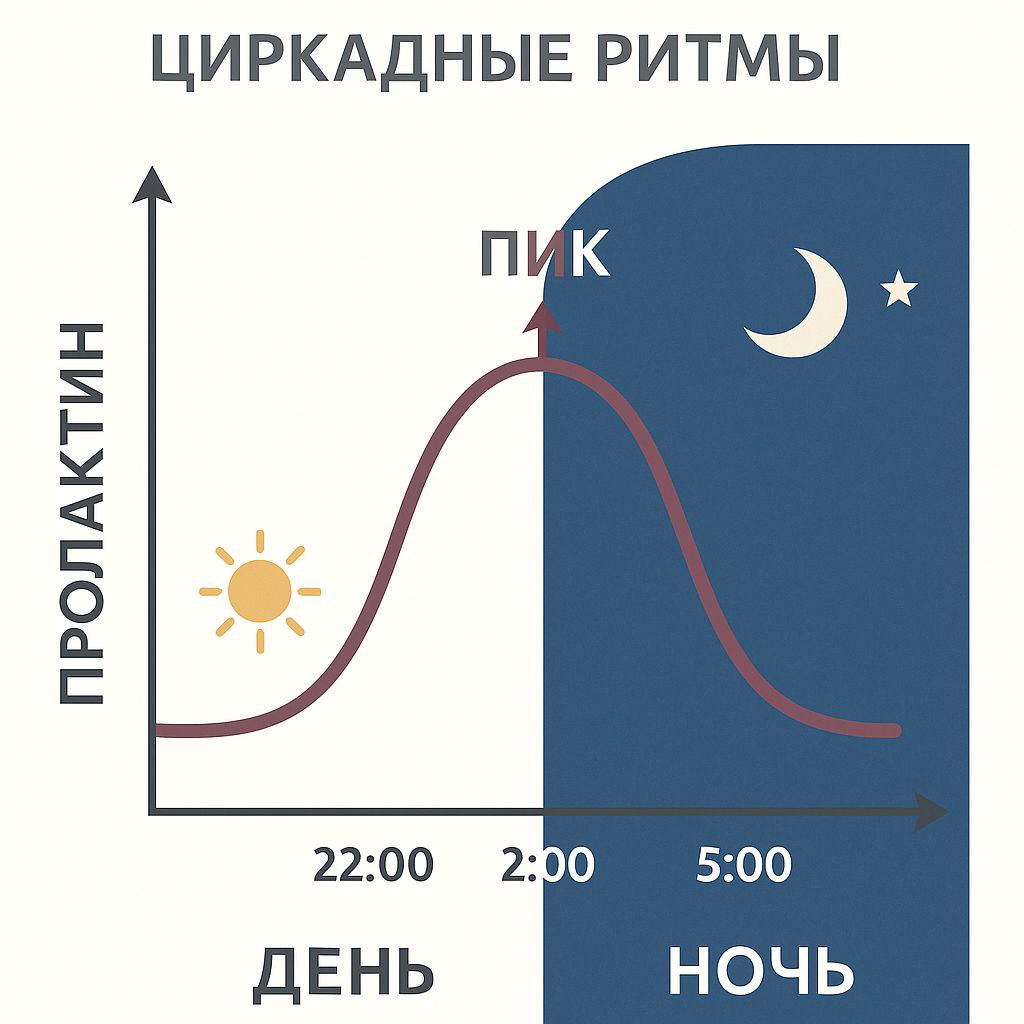
- Пролактин вырабатывается в фазе глубокого сна
- Сезонные колебания влияют на стимуляцию пролактина - больше пролактина при длинном световом дне и меньше при коротком. - важен баланс полноценного сна и длинного светового дня
- Уровень пролактина увеличивается в ответ на стресс как иммунномодулирующая функция пролактина - важен баланс между здоровым уровнем стресса и расслаблением для полноценной работы окситоцина (стресс как тонус, а не как тревога)
Дофамин - протогонист пролактина. Дофамин действует на D2-рецепторы лактотрофов гипофиза и подавляет секрецию пролактина. Уровень дофамина снижается ночью.
Синдром D-Mer

У части женщин описан дисфорический рефлекс молокоотдачи (D-MER Dysphoric Milk Ejection Reflex) — кратковолновая волна негативных эмоций непосредственно перед/во время «прилива». Одна из гипотез связывает это с резким падением дофамина при запуске рефлекса. Данные ограничены, но концепция согласуется с ролью дофамина в ГВ. Ведущая гипотеза — резкое кратковременное падение дофамина, которое физиологически нужно, чтобы поднялся пролактин для выработки молока; у части людей такая «просадка» дофамина субъективно переживается как дисфория. Описаны единичные случаи улучшения на препаратах, повышающих дофамин (например, бупропион), но это не стандартизированное лечение и требует медицинского контроля. Исследования продолжаются.
Это короткая волна выраженно негативных эмоций, возникающая за секунды до и во время “прилива” молока (рефлекса выбрасывания молока) и обычно проходящая через 30 секунд–несколько минут. Он может повторяться при каждом приливе во время кормления грудью или сцеживания. Это физиологическое явление, а не «неправильные мысли о материнстве».
Как это ощущается. Чаще всего описывают внезапную тоску/пустоту, тревогу, раздражительность или даже вспышку злости; нередко есть телесные ощущения — «ямка в желудке», тошнота, внутреннее беспокойство. Симптомы привязаны ко времени прилива и быстро стихают.
Как часто встречается. Оценки различаются: около 5.9%, 9.1%, в некоторых выборках до ~14% кормящих. У части матерей из-за выраженности симптомов сокращается продолжительность ГВ.
Это короткая волна выраженно негативных эмоций, возникающая за секунды до и во время “прилива” молока (рефлекса выбрасывания молока) и обычно проходящая через 30 секунд–несколько минут. Он может повторяться при каждом приливе во время кормления грудью или сцеживания. Это физиологическое явление, а не «неправильные мысли о материнстве».
Как это ощущается. Чаще всего описывают внезапную тоску/пустоту, тревогу, раздражительность или даже вспышку злости; нередко есть телесные ощущения — «ямка в желудке», тошнота, внутреннее беспокойство. Симптомы привязаны ко времени прилива и быстро стихают.
Как часто встречается. Оценки различаются: около 5.9%, 9.1%, в некоторых выборках до ~14% кормящих. У части матерей из-за выраженности симптомов сокращается продолжительность ГВ.
Лактационная аменорея

лактационная аменорея (LAM) — это естественное подавление овуляции при частом грудном вскармливании; на этом основан метод послеродовой контрацепции до ~6 месяцев, а также одно из преимущество ГВ ВОЗ - контроль фертильности, перерыв 2 года между беременностями.
Когда LAM работает (нужно все 3 условия):
Когда LAM работает (нужно все 3 условия):
- Аменорея — после 56-го дня послеродового периода не было менструального кровотечения.
- Полное или почти полное ГВ с частыми прикладываниями: интервалы между кормлениями не более 4 часов днем и 6 часов ночью. Сцеживание допустимо, но надежность ниже.
- Младенцу < 6 месяцев - введение прикорма влечет за собой постепенные бОльшие перерывы между кормлениями грудью с увеличением объема порций прикорма.
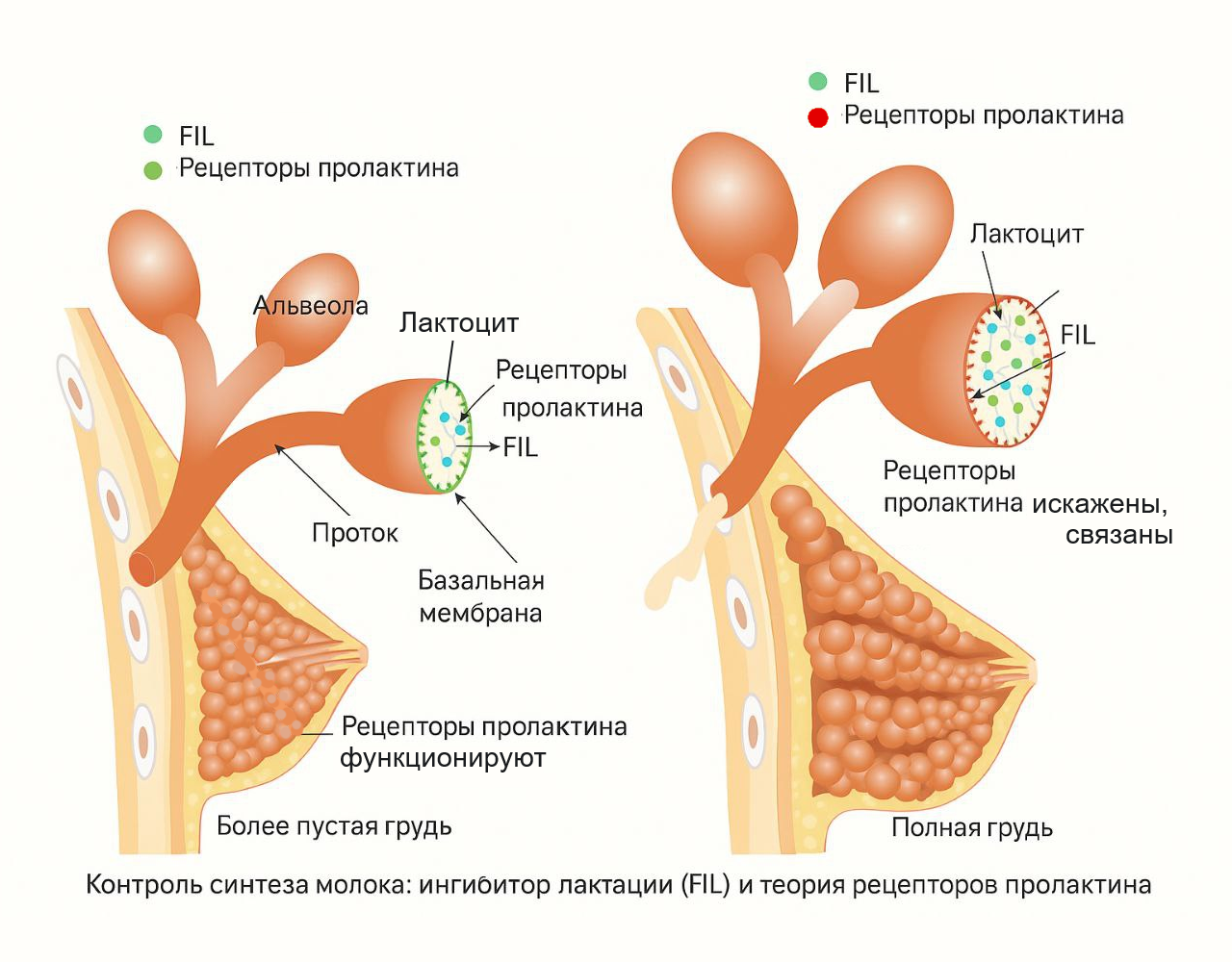
Ингибитор обратной связи лактации (FIL - Feedback Inhibitor of Lactation)
Ингибитор обратной связи лактации (FIL - Feedback Inhibitor of Lactation) - это белок, который регулирует выработку грудного молока. Он замедляет выработку молока, когда оно не удаляется из груди, и увеличивает скорость выработки молока, когда молоко удаляется, например, при кормлении или сцеживании. Этот механизм помогает поддерживать оптимальный уровень выработки молока и позволяет ребенку регулировать количество потребляемого молока.
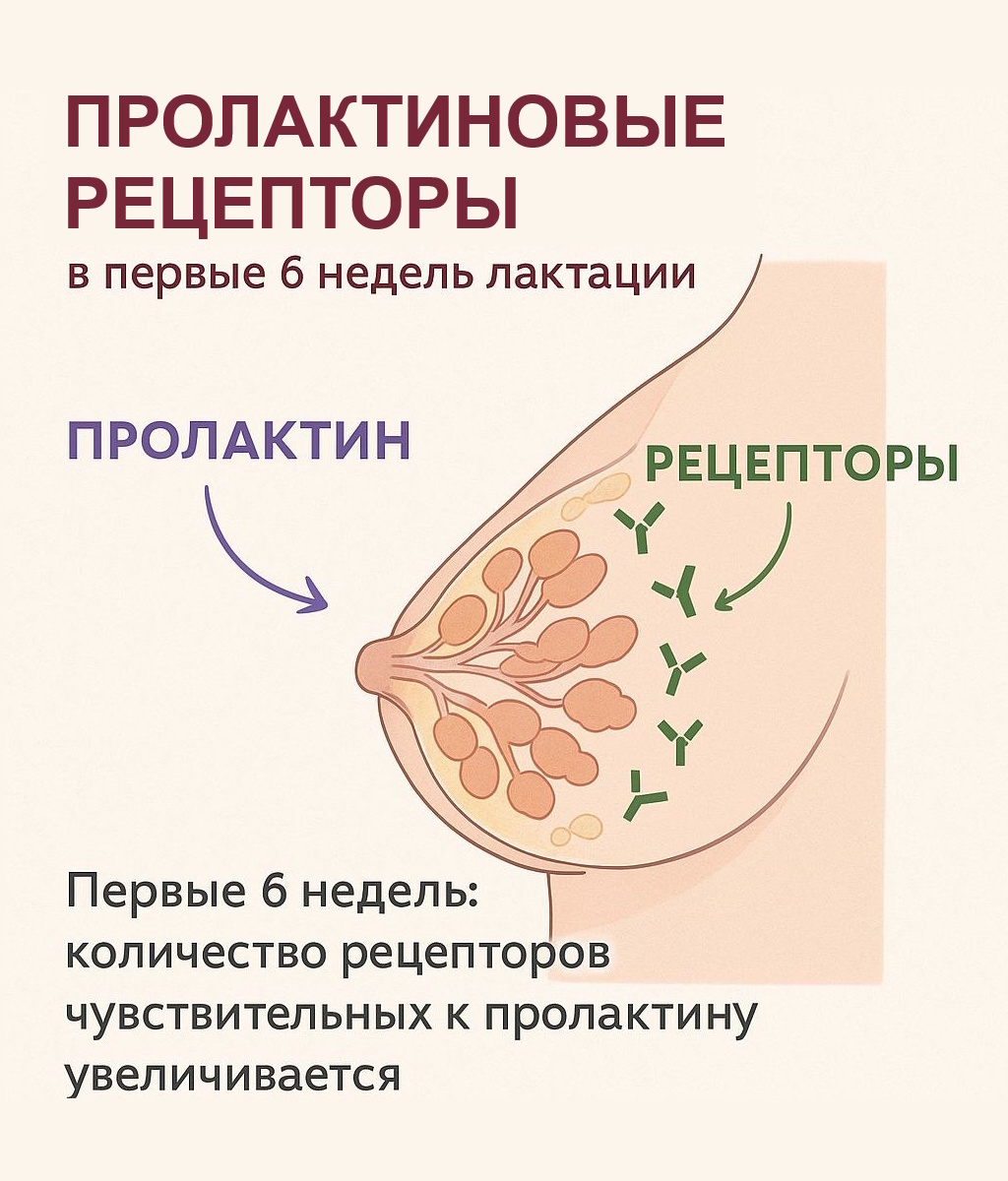
- Для синтеза молока необходим гормон пролактин. На стенках лактоцитов (молокопродуцирующих клеток альвеол) находятся рецепторы пролактина, которые позволяют пролактину из кровотока попадать в лактоциты и стимулировать синтез компонентов грудного молока. Когда альвеолы заполнены молоком, стенки расширяются/растягиваются и изменяют форму рецепторов пролактина, так что пролактин не может проникнуть через эти рецепторы – таким образом, скорость синтеза молока снижается. По мере того, как молоко опустошается из альвеол, все большее количество рецепторов пролактина возвращаются к своей нормальной форме и позволяют пролактину проходить – таким образом, скорость синтеза молока увеличивается. Теория рецепторов пролактина предполагает, что частое изъятие молока в первые недели увеличит количество рецепторов. Больше рецепторов означает, что больше пролактина может попасть в лактоциты, и, таким образом, способность к выработке молока увеличится.
- Исследования показывают, что жирность молока также определяется степенью опустошения груди (чем пустее грудь, тем жирнее молоко), а не временем суток или стадией кормления.
- Молоко вырабатывается постоянно, и его скорость зависит от степени опустошения груди. Молоко накапливается в груди матери между кормлениями, поэтому его количество в груди тем больше, чем больше времени прошло с последнего кормления. Чем больше молока в груди, тем медленнее выработка.
- Чтобы ускорить синтез молока и увеличить его суточную выработку, главное — извлекать больше молока из груди и делать это быстро и часто, чтобы меньше молока скапливалось в груди между кормлениями:
- ПУСТАЯ ГРУДЬ = БЫСТРОЕ ПРОИЗВОДСТВО МОЛОКА
- На практике это означает, что мать, желающая увеличить выработку молока, должна стремиться поддерживать грудь как можно более пустой в течение дня.
Ёмкость груди - сколько в груди молока?
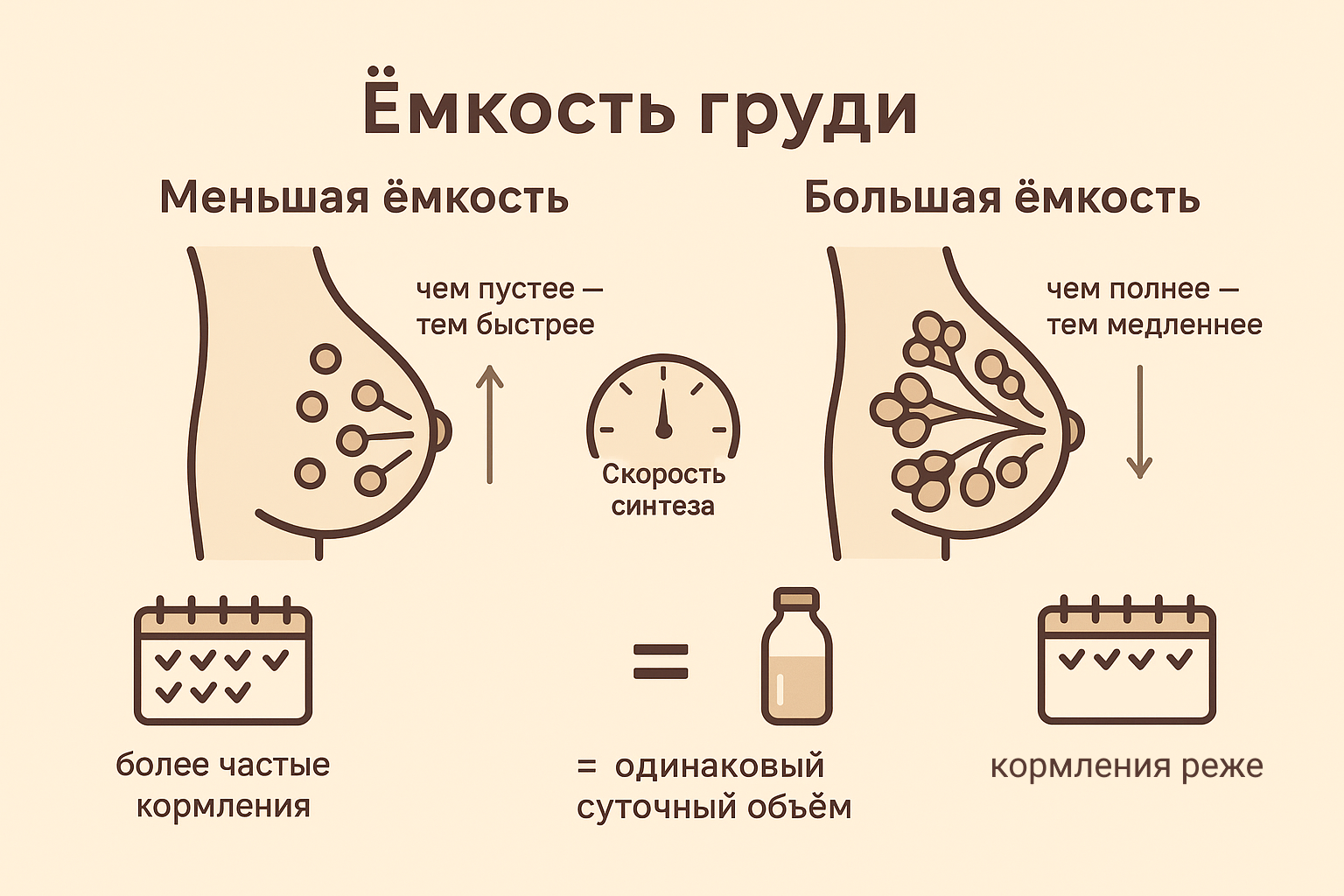
- Мы говорили с вами, что на длительность одного кормления влияет легкость выдачи молока матерью и эффективность добычи молока ребенком. И как побочный эффект я описывала вам ситуацию, где более эффективная добыча молока влечет за собой бОльшие перерывы между кормлениями. Но есть ещё один фактор, который на это влияет - это "накапливаемость" или емкость груди.
- Емкость груди — это количество молока, которое грудь может хранить (накапливать) между кормлениями. Она может значительно различаться у разных мам, а также между грудями одной и той же мамы.
- Емкость груди не определяется размером груди, хотя размер груди, безусловно, может ограничивать количество молока, которое может храниться. Мамы с большой или маленькой емкостью груди могут производить много молока для ребенка. Мать с большей емкостью груди может иметь больше времени между кормлениями, не влияя на выработку молока и рост ребенка. Однако матери с меньшей емкостью груди придется кормить ребенка чаще, чтобы удовлетворить аппетит ребенка и поддерживать выработку молока, поскольку ее грудь будет наполняться (замедляя выработку) быстрее.
Представьте себе емкость для хранения в виде чашки — вы можете легко выпить большое количество воды в течение дня, используя чашку любого размера — маленькую, среднюю или большую — но если вы используете чашку меньшего размера, ее придется наполнять чаще.
Скорость синтеза зависит от степени наполненности: чем грудь пустее, тем быстрее идёт выработка; чем полнее, тем медленнее. Поэтому ощущение «молоко делается только во время сосания» — упрощение: во время кормления синтез действительно ускоряется, но часть молока уже была в альвеолах заранее.
Что меняется со временем:
На чём основано:
Практически:
Что меняется со временем:
- После первых 2–6 недель грудь обычно становится мягче и перестаёт «наливаться» — это признак установившегося, саморегулирующегося (аутокринного) контроля, а не снижения запаса. Молоко по-прежнему есть даже в «мягкой» груди. Когда говорят "лактация установилась", думают, что должно перестать течь непроизвольно. Но непроизвольно может вытекать или не вытекать в любом возрасте лактации или количестве лактаций в анамнезе.
- Индивидуальная ёмкость хранения (сколько молока помещается между кормлениями) остаётся особенностью мамы и влияет на частоту прикладываний: при меньшей ёмкости чаще кормим, при большей — интервалы могут быть длиннее, без вреда для выработки и прибавок. Эти различия сохраняются в течение месяцев лактации.
На чём основано:
- Классические исследования показали: скорость синтеза молока падает по мере заполнения груди и увеличивается после её опорожнения (локальная регуляция). Это объясняет, почему частые и эффективные прикладывания поддерживают и повышают выработку.
- Наблюдения за профилями кормлений и УЗИ строения груди подтвердили большую межиндивидуальную вариабельность ёмкости и постоянное наличие молока в протоках/альвеолах у кормящих женщин.
Практически:
- «Мягкая грудь» спустя несколько недель — норма. Оценивать достаточность лучше по поведению ребёнка, мочеиспусканиям/стулу и прибавке веса, а не по ощущениям наполненности или объёму сцеживания. Если нужно нарастить выработку — чаще и полнее опорожнять (ребёнком или молокоотсосом).
Постлактационная регрессия молочных желез
Если молоко не удаляется из груди (менее 400 мл в сутки), железы сильно растягиваются, и выработка молока постепенно прекращается.
Прекращение продукции молока может определяться через 40 дней после последнего грудного вскармливания/сцеживания.
Согласно данным Ruth A. Lawrence, Robert M. Lawrence:
Согласно UpToDate — вследствие сочетания подавления продукции лактогенных гормонов, местных сигналов и с участием местных клеточных протеаз происходит апоптоз клеток и ремоделирование тканей.
Прекращение продукции молока может определяться через 40 дней после последнего грудного вскармливания/сцеживания.
Согласно данным Ruth A. Lawrence, Robert M. Lawrence:
- Частичное снижение и прекращение выделения молока связано с отсутствием стимуляции сосанием — отсутствием нейрогормонального рефлекса для поддержания секреции гормонов лактации.
- Возможно, более выраженным эффектом является нагрубание молочных желез со сдавлением кровеносных сосудов, что вызывает снижение кровотока, что, в свою очередь, приводит к уменьшению действия окситоцина на миоэпителий. Секрет, оставшийся в альвеолярных пространствах и протоках, абсорбируется. Альвеолы постепенно разрушаются, увеличивается периальвеолярная соединительная ткань. Железистые элементы постепенно возвращаются в состояние покоя. Происходит увеличение жировой ткани и макрофагов.
Согласно UpToDate — вследствие сочетания подавления продукции лактогенных гормонов, местных сигналов и с участием местных клеточных протеаз происходит апоптоз клеток и ремоделирование тканей.